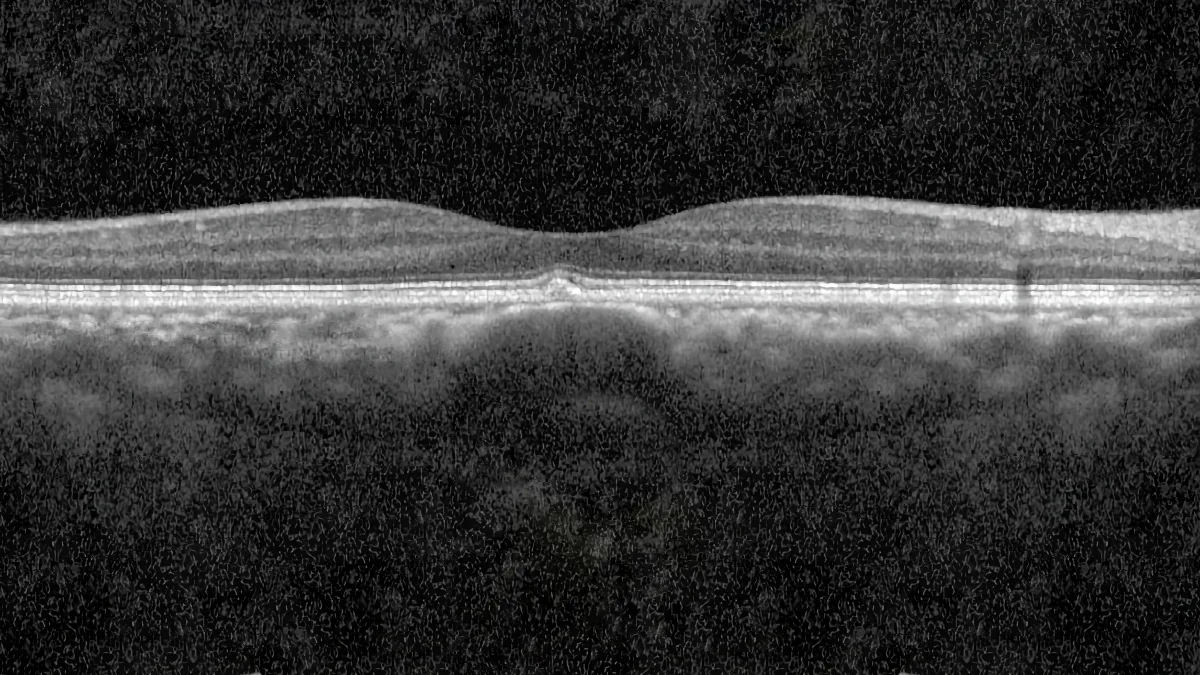
يجمع طيف الباكيكورويد مجموعة من أمراض العين التي تشترك في اضطرابات مشتركة في المشيمية، وهي الطبقة الوعائية المغذية الواقعة أسفل الشبكية. وُصف هذا المفهوم لأول مرة في عام 2013، وقد غيّر بشكل جذري فهمنا للعديد من أمراض الشبكية. يقدم لكم د. جوليان غوزلان، طبيب عيون وجراح متخصص في أمراض الشبكية في عيادة طب وجراحة العيون باريس – أوتوي، في هذا المقال شرحاً واضحاً وسهلاً لمفهوم الباكيكورويد، والأمراض المختلفة التي يشملها هذا الطيف، والفحوصات اللازمة للتشخيص والعلاجات المتاحة.
ما هو الباكيكورويد؟ فهم دور المشيمية
لفهم مفهوم الباكيكورويد بشكل جيد، يجب أولاً التعرف على المشيمية. وهي طبقة رقيقة من النسيج الوعائي تقع خلف الشبكية مباشرة. يُعدّ دورها أساسياً: فهي تُوصل الأكسجين والعناصر الغذائية الضرورية لعمل المستقبلات الضوئية بشكل سليم، وهي الخلايا التي تلتقط الضوء وتمكّن من الرؤية.
تتكون المشيمية من ثلاث طبقات من الأوعية الدموية، من الأكثر سطحية إلى الأعمق:
- الشعيرات المشيمية: شبكة من الأوعية الدقيقة جداً على تماس مباشر مع الشبكية.
- طبقة ساتلر: أوعية متوسطة الحجم.
- طبقة هالر: الأوعية الكبيرة، الأوردة المشيمية.
مصطلح «باكيكورويد» مشتق من الكلمة الإغريقية pachy التي تعني «سميك». كان يشير في البداية إلى تسمّك غير طبيعي في المشيمية. أما اليوم، فقد أصبح التعريف أكثر دقة: يتميز الباكيكورويد بوجود أوردة مشيمية متوسعة (تُسمى «الأوعية الضخمة» أو pachyvessels) في طبقة هالر، مصحوبة بـانضغاط الشعيرات المشيمية واضطراب في الظهارة الصبغية الشبكية، وهي الحاجز الواقي بين المشيمية والشبكية.
أمراض طيف الباكيكورويد
لا يُشير طيف الباكيكورويد إلى مرض واحد، بل إلى مجموعة من الأمراض التي تشترك في نفس الاضطرابات المشيمية. ويُميَّز بين أشكال غير معقدة وأشكال معقدة قد تؤدي إلى انخفاض ملحوظ في الرؤية.
الباكيكورويد غير المعقد
في بعض الحالات، تكون الاضطرابات المشيمية موجودة دون تأثير بصري كبير. ومن هذه الحالات:
- اعتلال الظهارة المرتبط بالباكيكورويد: تغيرات طفيفة في الظهارة الصبغية دون تراكم سائل تحت الشبكية. عادةً ما يكون المرضى بدون أعراض.
- البراريق الضخمة (Pachydrusen): ترسبات تحت الظهارة الصبغية، أكبر حجماً وأكثر عدم انتظام من البراريق التقليدية المُلاحَظة في الضمور البقعي المرتبط بالعمر (AMD). وهي مميزة لطيف الباكيكورويد ولا يبدو أنها تزيد من خطر تكوّن الأوعية الدموية الجديدة.
- التجويف المشيمي البؤري: ترقق موضعي في المشيمية، يُرى بفحص OCT، وعادةً لا يؤثر على الرؤية إلا إذا أصاب المنطقة المركزية.
الباكيكورويد المعقد
الأشكال المعقدة هي تلك التي تؤدي إلى انخفاض حدة البصر وتستلزم علاجاً:
- اعتلال المشيمية والشبكية المصلي المركزي (CRSC): هو أشهر أمراض هذا الطيف. يصيب بشكل رئيسي الرجال بين 30 و50 عاماً ويتجلى بتراكم سائل تحت الشبكية. يُعدّ التوتر النفسي وتناول الكورتيكوستيرويدات واضطرابات النوم أو العمل بنظام المناوبات من العوامل المحفزة المعروفة. غالباً ما يُشفى الشكل الحاد تلقائياً خلال 3 إلى 6 أشهر، لكن الأشكال المزمنة قد تُضعف الرؤية بشكل دائم.
- الأوعية الدموية الجديدة المرتبطة بالباكيكورويد: تتكون أوعية دموية غير طبيعية جديدة تحت الظهارة الصبغية. على عكس الضمور البقعي المرتبط بالعمر (AMD) التقليدي، تظهر هذه الأوعية الجديدة عند مرضى ليس لديهم براريق نموذجية، لكن لديهم علامات الباكيكورويد. وتتجلى بارتفاع غير منتظم في الظهارة الصبغية يُرى بفحص OCT.
- اعتلال الأوعية المشيمية متعدد السلائل (VPC): كان يُعتبر سابقاً شكلاً من أشكال الضمور البقعي المرتبط بالعمر (AMD)، لكنه يُصنّف اليوم ضمن طيف الباكيكورويد. يتميز بتوسعات أُمّهات دم في الأوعية الدموية الجديدة تحت الظهارة الصبغية، وقد يتسبب في نزيف شبكي.
- الباكيكورويد حول حليمة العصب البصري: شكل أكثر ندرة، وُصف عام 2018، يتميز بأكياس شبكية وسائل تحت الشبكية متمركز حول العصب البصري.
التشخيص: كيف يُكتشف الباكيكورويد؟
يعتمد التشخيص على فحص تصويري شامل للشبكية يُجرى في العيادة. الفحوصات الأساسية هي:
- OCT (التصوير المقطعي بالتماسك البصري): هو الفحص الجوهري. بنمط EDI (enhanced depth imaging) أو بتقنية Swept Source، يسمح بتصوير طبقات المشيمية المختلفة بالتفصيل، وقياس سمكها، وتحديد الأوعية الضخمة وانضغاط الشعيرات المشيمية.
- تصوير الأوعية بالـ OCT: فحص غير جراحي يسمح بتصوير أوعية الشبكية والمشيمية دون حقن صبغة. وهو فعّال بشكل خاص في الكشف عن الأوعية الدموية الجديدة المرتبطة بالباكيكورويد.
- تصوير الأوعية بالإندوسيانين الأخضر (ICG): يسمح بتصوير الأوردة المشيمية المتوسعة في الأوقات المبكرة ومناطق فرط النفاذية الوعائية في الأوقات المتوسطة، وهي سمات مميزة للباكيكورويد.
- التألق الذاتي لقاع العين: يكشف عن تغيرات الظهارة الصبغية التي غالباً ما تكون مصاحبة للأشكال المعقدة.
إن الجمع بين هذه الفحوصات هو ما يُمكّن أخصائي الشبكية من وضع تشخيص دقيق والتمييز بين أمراض الباكيكورويد والأسباب الأخرى لانخفاض الرؤية، ولا سيما الضمور البقعي المرتبط بالعمر.
علاج الباكيكورويد ومضاعفاته
يختلف العلاج بحسب المرض المُشخَّص وتأثيره على الرؤية.
الأشكال غير المعقدة
لا يتطلب اعتلال الظهارة المعزول أو البراريق الضخمة أو التجويف المشيمي الواقع خارج المنطقة المركزية علاجاً في العادة. يُوصى بإجراء مراقبة منتظمة بفحص OCT، لأن هذه الأشكال قد تتطور إلى مضاعفات وعائية جديدة أو نضحية.
اعتلال المشيمية والشبكية المصلي المركزي
تتمثل الخطوة الأولى في تحديد العوامل المحفزة والقضاء عليها قدر الإمكان: إيقاف الكورتيكوستيرويدات (إذا كان ذلك ممكناً طبياً)، والتعامل مع التوتر النفسي، وعلاج متلازمة انقطاع النفس النومي إن وُجدت. في حال استمرار السائل تحت الشبكية لأكثر من 3 إلى 6 أشهر مع انخفاض حدة البصر، فإن العلاج المرجعي هو العلاج الضوئي الديناميكي (PDT) بنصف الطاقة، الموجَّه بتصوير الأوعية بالإندوسيانين الأخضر (ICG).
الأوعية الدموية الجديدة واعتلال الأوعية متعدد السلائل
عند وجود أوعية دموية جديدة، يعتمد العلاج على الحقن داخل الزجاجية (IVT) لمضادات VEGF، كما في الضمور البقعي المرتبط بالعمر (AMD) الوعائي الجديد. ومع ذلك، قد تكون الاستجابة للعلاج أقل اكتمالاً مقارنةً بالضمور البقعي التقليدي. في الأشكال المقاومة، يمكن اقتراح علاج مركب يجمع بين الحقن داخل الزجاجية والعلاج الضوئي الديناميكي لتحسين النتائج. وتعتمد المتابعة على فحوصات دورية بالـ OCT لتعديل وتيرة الحقن.
الباكيكورويد: مفهوم في تطور مستمر
من المهم التأكيد على أن طيف الباكيكورويد هو مفهوم حديث نسبياً، لا يزال تعريفه في تطور مستمر. تشير الأبحاث الحالية إلى وجود تسلسل متواصل بين مختلف أمراض الطيف: فاعتلال الظهارة قد يتطور إلى اعتلال مصلي مركزي، والذي بدوره قد يتعقد بأوعية دموية جديدة، ثم باعتلال الأوعية متعدد السلائل. كما يبدو أن عوامل وراثية تلعب دوراً، وقد حددت دراسات جينات استعداد مشتركة بين الباكيكورويد والضمور البقعي المرتبط بالعمر (AMD).
إن التقدم المستمر في التصوير الشبكي، ولا سيما التصوير واسع المجال وتصوير الأوعية بالـ OCT، يتيح تحليلاً أكثر دقة للمشيمية، ومن المتوقع أن يؤدي إلى تعريف أكثر موضوعية للباكيكورويد في السنوات القادمة. ويُترجَم هذا الفهم الأفضل بالفعل إلى استراتيجيات علاجية أكثر ملاءمة للمرضى.
الأسئلة الشائعة: الباكيكورويد وطيف أمراض الباكيكورويد
ما هو الباكيكورويد بعبارات بسيطة؟
يُشير الباكيكورويد إلى حالة غير طبيعية في المشيمية، وهي الطبقة الوعائية الواقعة أسفل الشبكية. يتميز بتوسع الأوردة المشيمية الكبيرة التي تضغط على الأوعية الدقيقة المغذية للشبكية. وقد يؤدي ذلك إلى اضطراب في الظهارة الصبغية، وفي بعض الحالات، إلى مضاعفات بصرية.
هل الباكيكورويد مرض خطير؟
ليست جميع أشكال الباكيكورويد خطيرة. الأشكال غير المعقدة (اعتلال الظهارة، البراريق الضخمة) غالباً ما تكون بدون أعراض ولا تستلزم سوى المراقبة. أما الأشكال المعقدة مثل اعتلال المشيمية والشبكية المصلي المركزي المزمن أو الأوعية الدموية الجديدة فقد تُضعف الرؤية وتستدعي علاجاً مناسباً. التشخيص المبكر ضروري للحفاظ على الوظيفة البصرية.
كيف يتم تشخيص الباكيكورويد؟
يعتمد التشخيص بشكل أساسي على فحص OCT بنمط EDI أو Swept Source، الذي يسمح بتصوير سمك المشيمية والأوعية الضخمة. ويكشف تصوير الأوعية بالـ OCT عن الأوعية الدموية الجديدة دون حقن، بينما يُظهر تصوير الأوعية بالإندوسيانين الأخضر فرط النفاذية الوعائية المشيمية. هذه الفحوصات غير مؤلمة وتُجرى مباشرة في العيادة.
ما الفرق بين الباكيكورويد والضمور البقعي المرتبط بالعمر (AMD)؟
رغم أن كلا المرضين قد يتعقدان بأوعية دموية جديدة، إلا أن آلياتهما مختلفة. يرتبط الضمور البقعي المرتبط بالعمر (AMD) بشيخوخة البقعة مع تراكم البراريق، بينما يتميز الباكيكورويد باضطرابات وعائية مشيمية (أوردة متوسعة، انضغاط الشعيرات المشيمية). عادةً ما يكون لدى المرضى المصابين بالباكيكورويد القليل من البراريق أو لا توجد لديهم أصلاً. هذا التمييز مهم لأن العلاج قد يختلف.
هل يمكن أن يكون الباكيكورويد وراثياً؟
أظهرت دراسات حديثة أن الباكيكورويد قد يكون له مكوّن وراثي. وقد تم تحديد جينات استعداد مشتركة مع الضمور البقعي المرتبط بالعمر (AMD). ومع ذلك، لا تزال الأبحاث في هذا المجال جارية والآليات الجينية الدقيقة بحاجة إلى مزيد من التوضيح.
ما العلاجات المتاحة لمضاعفات الباكيكورويد؟
يعتمد العلاج على نوع المضاعفة. بالنسبة لاعتلال المشيمية والشبكية المصلي المركزي المستمر، يُعدّ العلاج الضوئي الديناميكي بنصف الطاقة هو العلاج المرجعي. أما بالنسبة للأوعية الدموية الجديدة، فتُستخدم الحقن داخل الزجاجية لمضادات VEGF، وأحياناً بالتزامن مع العلاج الضوئي الديناميكي في الأشكال المقاومة. ويُوصى دائماً بإيقاف العوامل المحفزة (الكورتيكوستيرويدات، التوتر النفسي) كخطوة أولى.
ما عدد مرات المتابعة اللازمة للباكيكورويد؟
يعتمد إيقاع المتابعة على شكل الباكيكورويد وشدته. تتطلب الأشكال غير المعقدة عموماً فحصاً كل 6 إلى 12 شهراً بالـ OCT. أما الأشكال المعقدة، ولا سيما الوعائية الجديدة، فتستلزم متابعة أكثر تقارباً، غالباً شهرية في الأشهر الأولى من العلاج، وذلك لتعديل وتيرة الحقن ومنع أي تدهور.
متى يجب استشارة د. جوليان غوزلان؟
إذا لاحظتم انخفاضاً في الرؤية، أو تشوهاً في الخطوط المستقيمة (تحول الأشكال)، أو بقعة داكنة أو ضبابية في مركز الرؤية، أو إذا أُبلغتم بوجود خلل مشيمي أثناء فحص العيون، يُنصح باستشارة أخصائي شبكية بسرعة. التشخيص المبكر لأمراض طيف الباكيكورويد يسمح بوضع مراقبة ملائمة، وعند الضرورة، علاج للحفاظ على رصيدكم البصري.
📍 الاستشارة في عيادة طب وجراحة العيون باريس – أوتوي
يستقبلكم الدكتور جوليان غوزلان في عيادة طب وجراحة العيون باريس – أوتوي لتشخيص وعلاج أمراض طيف الباكيكورويد. بفضل منصة تقنية متكاملة تشمل OCT من أحدث جيل، وتصوير الأوعية بالـ OCT، وتصوير الأوعية، يُجري فحصاً معمقاً للشبكية ومتابعة شخصية ملائمة لحالتكم.
حجز موعد عبر Doctolibلمعرفة المزيد
- الضمور البقعي المرتبط بالعمر (AMD): فهم التنكس البقعي المرتبط بالعمر: مرض كثيراً ما يُخلط بينه وبين مضاعفات الباكيكورويد.
- OCT: الفحص المرجعي في طب العيون: اكتشفوا كيف يسمح هذا الفحص بتصوير المشيمية والشبكية بالتفصيل.
- تصوير الأوعية بالـ OCT: تصوير وعائي دون حقن: فحص أساسي للكشف عن الأوعية الدموية الجديدة في طيف الباكيكورويد.
- الحقن داخل الزجاجية (IVT): المراحل والاستطبابات: كل ما تحتاجون معرفته عن هذا العلاج المستخدم في الأشكال الوعائية الجديدة.