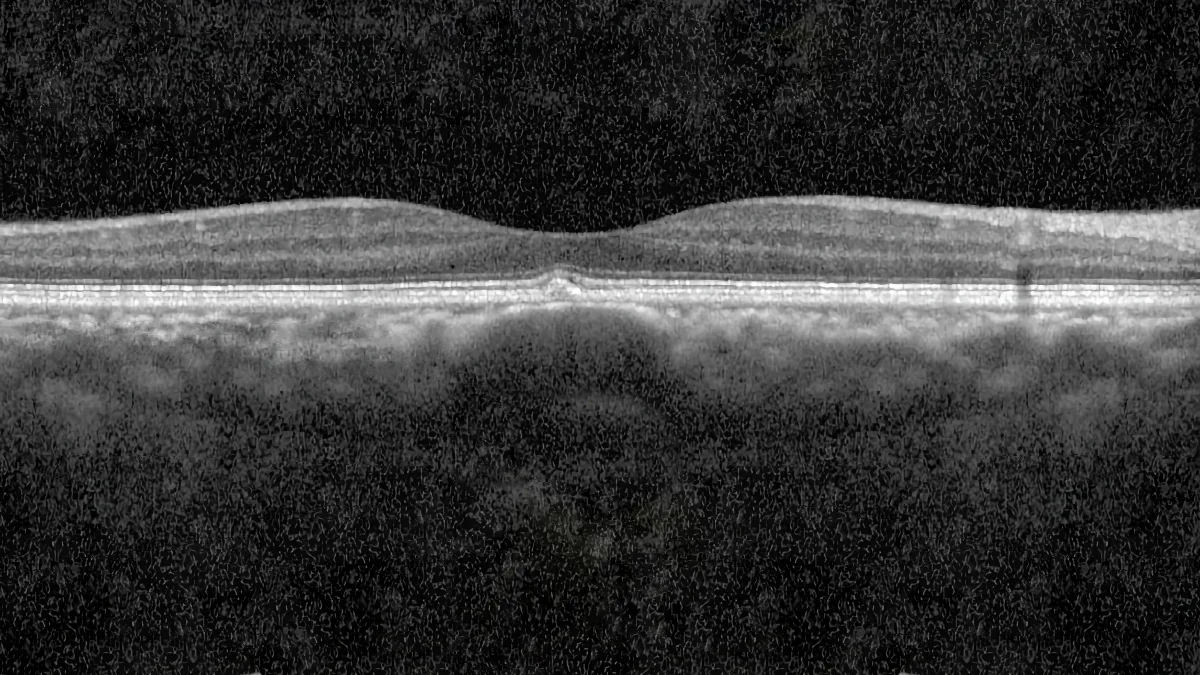
Le spectre de la pachychoroide regroupe un ensemble de pathologies oculaires partageant des anomalies communes de la choroïde, cette couche vasculaire nourricière située sous la rétine. Décrit pour la première fois en 2013, ce concept a profondément modifié notre compréhension de nombreuses maladies rétiniennes. Le Dr Julien Gozlan, ophtalmologiste spécialisé en maladies de la rétine au Cabinet Ophtalmologique Paris – Auteuil, vous propose dans cet article une explication claire et accessible de ce qu'est la pachychoroide, des différentes pathologies qui composent ce spectre, des examens nécessaires au diagnostic et des traitements disponibles.
Qu'est-ce que la pachychoroide ? Comprendre le rôle de la choroïde
Pour bien comprendre le concept de pachychoroide, il faut d'abord s'intéresser à la choroïde. Il s'agit d'une fine couche de tissu vasculaire située juste derrière la rétine. Son rôle est essentiel : elle apporte l'oxygène et les nutriments indispensables au bon fonctionnement des photorécepteurs, ces cellules qui captent la lumière et permettent la vision.
La choroïde est constituée de trois couches de vaisseaux sanguins, de la plus superficielle à la plus profonde :
- La choriocapillaire : un réseau de très petits vaisseaux au contact direct de la rétine.
- La couche de Sattler : des vaisseaux de calibre moyen.
- La couche de Haller : les gros vaisseaux, les veines choroïdiennes.
Le terme « pachychoroide » vient du grec pachy, qui signifie « épais ». Il désignait initialement un épaississement anormal de la choroïde. Aujourd'hui, la définition est plus précise : la pachychoroide se caractérise par la présence de veines choroïdiennes dilatées (appelées « pachyvaisseaux ») dans la couche de Haller, associées à une compression de la choriocapillaire et à un dysfonctionnement de l'épithélium pigmentaire rétinien, la barrière protectrice entre la choroïde et la rétine.
Les pathologies du spectre de la pachychoroide
Le spectre de la pachychoroide ne désigne pas une seule maladie, mais un groupe de pathologies qui partagent ces mêmes anomalies choroïdiennes. On distingue des formes non compliquées et des formes compliquées, pouvant entraîner une baisse de vision significative.
La pachychoroide non compliquée
Dans certains cas, les anomalies choroïdiennes sont présentes sans retentissement visuel important. C'est le cas de :
- L'épithéliopathie de la pachychoroide : des altérations discrètes de l'épithélium pigmentaire sans accumulation de liquide sous la rétine. Les patients sont généralement asymptomatiques.
- Les pachydrusen : des dépôts sous l'épithélium pigmentaire, plus volumineux et plus irréguliers que les drusen classiques observés dans la DMLA. Ils sont caractéristiques du spectre pachychoroide et ne semblent pas augmenter le risque de néovaisseaux.
- L'excavation focale choroïdienne : un amincissement localisé de la choroïde, visible à l'OCT, habituellement sans conséquence sur la vision sauf s'il touche la zone centrale.
La pachychoroide compliquée
Les formes compliquées sont celles qui entraînent une baisse d'acuité visuelle et nécessitent une prise en charge :
- La choriorétinopathie séreuse centrale (CRSC) : c'est la pathologie la plus connue du spectre. Elle touche principalement les hommes entre 30 et 50 ans et se manifeste par une accumulation de liquide sous la rétine. Le stress, la prise de corticoïdes, les troubles du sommeil ou le travail en horaires décalés sont des facteurs déclenchants bien identifiés. La forme aiguë guérit souvent spontanément en 3 à 6 mois, mais les formes chroniques peuvent altérer durablement la vision.
- Les néovaisseaux de la pachychoroide : de nouveaux vaisseaux anormaux se développent sous l'épithélium pigmentaire. Contrairement à la DMLA classique, ces néovaisseaux surviennent chez des patients sans drusen typiques, mais avec des signes de pachychoroide. Ils se manifestent par un soulèvement irrégulier de l'épithélium pigmentaire visible à l'OCT.
- La vasculopathie polypoïdale choroïdienne (VPC) : autrefois considérée comme une forme de DMLA, elle est aujourd'hui rattachée au spectre de la pachychoroide. Elle se caractérise par des dilatations anévrysmales des néovaisseaux sous l'épithélium pigmentaire, pouvant provoquer des hémorragies rétiniennes.
- La pachychoroide péripapillaire : une forme plus rare, décrite en 2018, caractérisée par des kystes rétiniens et du liquide sous-rétinien localisés autour du nerf optique.
Diagnostic : comment détecter une pachychoroide ?
Le diagnostic repose sur un bilan d'imagerie rétinienne complet réalisé au cabinet. Les examens clés sont :
- L'OCT (tomographie en cohérence optique) : c'est l'examen fondamental. En mode EDI (enhanced depth imaging) ou avec la technologie Swept Source, il permet de visualiser en détail les différentes couches de la choroïde, de mesurer son épaisseur et de repérer les pachyvaisseaux et la compression de la choriocapillaire.
- L'OCT-angiographie : cet examen non invasif permet de visualiser les vaisseaux rétiniens et choroïdiens sans injection de colorant. Il est particulièrement performant pour détecter les néovaisseaux de la pachychoroide.
- L'angiographie au vert d'indocyanine (ICG) : elle permet de visualiser les veines choroïdiennes dilatées aux temps précoces et les zones d'hyperperméabilité vasculaire aux temps intermédiaires, caractéristiques de la pachychoroide.
- L'autofluorescence du fond d'œil : elle met en évidence les altérations de l'épithélium pigmentaire souvent associées aux formes compliquées.
C'est la combinaison de ces examens qui permet au spécialiste de la rétine d'établir un diagnostic précis et de distinguer les pathologies de la pachychoroide des autres causes de baisse de vision, notamment la dégénérescence maculaire liée à l'âge.
Traitements de la pachychoroide et de ses complications
La prise en charge varie selon la pathologie diagnostiquée et son retentissement sur la vision.
Les formes non compliquées
L'épithéliopathie isolée, les pachydrusen ou l'excavation choroïdienne situés en dehors de la zone centrale ne nécessitent généralement pas de traitement. Une surveillance régulière par OCT est recommandée, car ces formes peuvent évoluer vers des complications néovasculaires ou exsudatives.
La choriorétinopathie séreuse centrale
La première étape consiste à identifier et, dans la mesure du possible, supprimer les facteurs déclenchants : arrêt des corticoïdes (si médicalement envisageable), gestion du stress, traitement d'un éventuel syndrome d'apnée du sommeil. En cas de persistance du liquide sous-rétinien au-delà de 3 à 6 mois avec baisse d'acuité visuelle, le traitement de référence est la photothérapie dynamique (PDT) à demi-fluence, guidée par l'angiographie ICG.
Les néovaisseaux et la vasculopathie polypoïdale
Lorsque des néovaisseaux sont présents, le traitement repose sur les injections intravitréennes (IVT) d'anti-VEGF, comme dans la DMLA néovasculaire. Cependant, la réponse au traitement peut être moins complète que dans la DMLA classique. Dans les formes résistantes, un traitement combiné associant injections intravitréennes et photothérapie dynamique peut être proposé pour améliorer les résultats. La surveillance repose sur des contrôles réguliers par OCT afin d'adapter le rythme des injections.
Pachychoroide : un concept en constante évolution
Il est important de souligner que le spectre de la pachychoroide est un concept relativement récent, dont la définition continue d'évoluer. Les recherches actuelles suggèrent qu'il existe un continuum entre les différentes pathologies du spectre : l'épithéliopathie pourrait évoluer vers une CRSC, elle-même pouvant se compliquer de néovaisseaux, puis d'une vasculopathie polypoïdale. Des facteurs génétiques et héréditaires semblent également jouer un rôle, et des études ont identifié des gènes de susceptibilité communs entre la pachychoroide et la DMLA.
Les progrès constants de l'imagerie rétinienne, notamment l'imagerie grand champ et l'OCT-angiographie, permettent une analyse de plus en plus fine de la choroïde et devraient aboutir à une définition plus objective de la pachychoroide dans les années à venir. Cette meilleure compréhension se traduit déjà par des stratégies thérapeutiques plus adaptées pour les patients.
FAQ : pachychoroide et spectre des pachychoroïdes
Qu'est-ce que la pachychoroide en termes simples ?
La pachychoroide désigne un état anormal de la choroïde, la couche vasculaire située sous la rétine. Elle se caractérise par la dilatation de grosses veines choroïdiennes qui compriment les petits vaisseaux nourriciers de la rétine. Cette situation peut entraîner un dysfonctionnement de l'épithélium pigmentaire et, dans certains cas, des complications visuelles.
La pachychoroide est-elle une maladie grave ?
Toutes les formes de pachychoroide ne sont pas graves. Les formes non compliquées (épithéliopathie, pachydrusen) sont souvent asymptomatiques et ne nécessitent qu'une surveillance. En revanche, les formes compliquées comme la choriorétinopathie séreuse centrale chronique ou les néovaisseaux peuvent altérer la vision et nécessitent un traitement adapté. Un diagnostic précoce est essentiel pour préserver la fonction visuelle.
Comment diagnostique-t-on une pachychoroide ?
Le diagnostic repose principalement sur l'OCT en mode EDI ou Swept Source, qui permet de visualiser l'épaisseur de la choroïde et les pachyvaisseaux. L'OCT-angiographie détecte les néovaisseaux sans injection, et l'angiographie au vert d'indocyanine révèle l'hyperperméabilité vasculaire choroïdienne. Ces examens sont indolores et réalisés directement au cabinet.
Quelle est la différence entre pachychoroide et DMLA ?
Bien que ces deux pathologies puissent se compliquer de néovaisseaux, elles ont des mécanismes distincts. La DMLA est liée au vieillissement de la macula avec accumulation de drusen, tandis que la pachychoroide est caractérisée par des anomalies vasculaires choroïdiennes (veines dilatées, compression de la choriocapillaire). Les patients atteints de pachychoroide ont généralement peu ou pas de drusen. Cette distinction est importante car la prise en charge thérapeutique peut différer.
La pachychoroide peut-elle être héréditaire ?
Des études récentes ont montré que la pachychoroide pouvait avoir une composante héréditaire. Des gènes de susceptibilité communs avec la DMLA ont été identifiés. Toutefois, la recherche dans ce domaine est encore en cours et les mécanismes génétiques précis restent à élucider.
Quels sont les traitements disponibles pour les complications de la pachychoroide ?
Le traitement dépend de la complication. Pour la choriorétinopathie séreuse centrale persistante, la photothérapie dynamique à demi-fluence est le traitement de référence. Pour les néovaisseaux, les injections intravitréennes d'anti-VEGF sont utilisées, parfois combinées à la photothérapie dynamique dans les formes résistantes. L'arrêt des facteurs déclenchants (corticoïdes, stress) est toujours recommandé en première intention.
À quelle fréquence faut-il surveiller une pachychoroide ?
Le rythme de surveillance dépend de la forme de pachychoroide et de sa sévérité. Les formes non compliquées nécessitent généralement un contrôle tous les 6 à 12 mois par OCT. Les formes compliquées, notamment néovasculaires, imposent un suivi plus rapproché, souvent mensuel dans les premiers mois de traitement, afin d'adapter les injections et de prévenir toute aggravation.
Quand consulter le Dr Julien Gozlan ?
Si vous constatez une baisse de vision, une déformation des lignes droites (métamorphopsies), une tache sombre ou floue au centre de la vision, ou si vous avez été informé d'une anomalie choroïdienne lors d'un examen ophtalmologique, il est recommandé de consulter rapidement un spécialiste de la rétine. Un diagnostic précoce des pathologies du spectre de la pachychoroide permet d'instaurer une surveillance adaptée et, si nécessaire, un traitement pour préserver votre capital visuel.
📍 Consultation au Cabinet Ophtalmologique Paris - Auteuil
Le Dr Julien Gozlan vous reçoit au Cabinet Ophtalmologique Paris - Auteuil pour le diagnostic et la prise en charge des pathologies du spectre de la pachychoroide. Grâce à un plateau technique complet incluant OCT dernière génération, OCT-angiographie et angiographie, il assure un bilan rétinien approfondi et un suivi personnalisé adapté à votre situation.
Prendre Rendez-vous sur DoctolibPour aller plus loin
- DMLA : comprendre la dégénérescence maculaire liée à l'âge : une pathologie souvent confondue avec les complications de la pachychoroide.
- OCT : l'examen de référence en ophtalmologie : découvrez comment cet examen permet de visualiser la choroïde et la rétine en détail.
- OCT-angiographie : imagerie vasculaire sans injection : un examen clé pour détecter les néovaisseaux du spectre de la pachychoroide.
- Injections intravitréennes (IVT) : déroulement et indications : tout savoir sur ce traitement utilisé dans les formes néovasculaires.