A retinopatia diabética é uma complicação da diabetes que afeta os pequenos vasos da retina. Frequentemente silenciosa no início, pode ameaçar a visão se não for rastreada e tratada atempadamente. O Dr. Julien Gozlan, oftalmologista no Consultório Oftalmológico Paris – Auteuil, explica de forma simples os estádios, os sintomas, o rastreio e os tratamentos disponíveis.
O que é a retinopatia diabética?
A retinopatia diabética corresponde a uma lesão progressiva dos capilares da retina provocada pela hiperglicemia prolongada. Distinguem-se classicamente uma forma não proliferativa (estádios iniciais) e uma forma proliferativa (estádio avançado com neovasos). Um edema macular pode surgir em qualquer momento da evolução e ser responsável por uma diminuição da visão central.
Fatores de risco e importância do rastreio
O risco aumenta com a duração da diabetes, um desequilíbrio glicémico (HbA1c elevada), a hipertensão arterial, a hipercolesterolemia e o tabagismo. Uma gravidez numa paciente diabética requer um acompanhamento mais frequente. O rastreio regular permite identificar uma retinopatia diabética antes dos sintomas e evitar as complicações.
Sinais e sintomas da retinopatia diabética
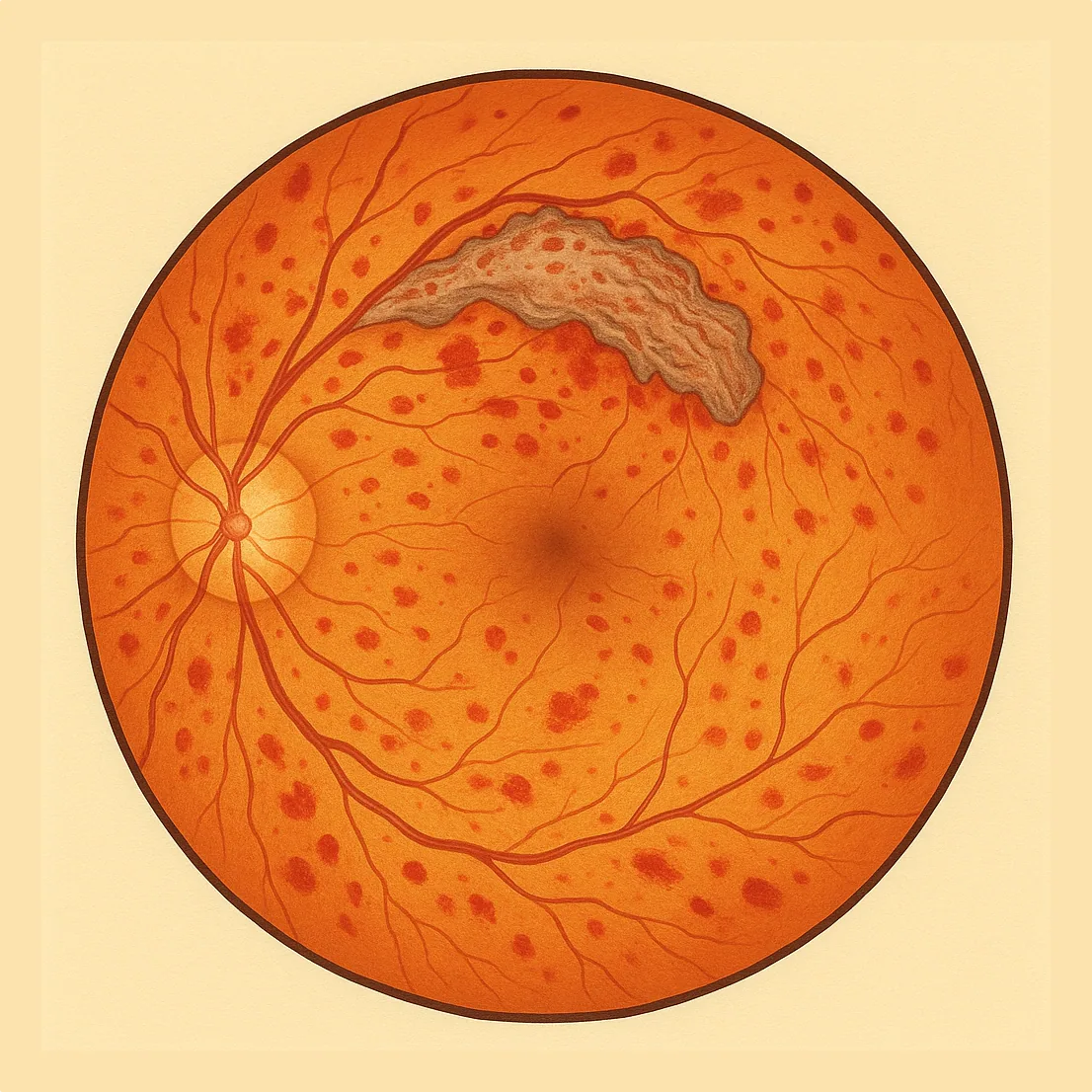
Nos estádios precoces, frequentemente não há nenhum sintoma. No exame, podem observar-se microaneurismas (pequenos pontos vermelhos), hemorragias, exsudados, nódulos algodonosos, anomalias venosas e AMIR (anomalias microvasculares intrarretinianas). Quando a mácula é afetada (edema), surgem uma diminuição da visão, distorção das linhas e por vezes uma mancha central. No estádio proliferativo, os neovasos podem sangrar (hemorragia intravítrea) ou exercer tração sobre a retina.
Como diagnosticar a retinopatia diabética?
O diagnóstico baseia-se no exame do fundo ocular e na fotografia retiniana. O OCT macular (scanner da retina) mede o eventual edema e acompanha a sua evolução. Consoante os casos, uma angiografia (com corante) ou uma OCT-A (angiografia sem injeção) podem precisar a extensão da isquemia e a presença de neovasos. Estes exames orientam o tratamento da retinopatia diabética.
Tratamentos da retinopatia diabética
1) Injeções intravítreas (IVT)
Os anti-VEGF e, em certos casos, os corticosteroides em injeções intravítreas (IVT) reduzem o edema macular e estabilizam a visão. O protocolo é adaptado a cada paciente (fase de indução e depois ritmo personalizado).
2) Laser retiniano (fotocoagulação)
A fotocoagulação panretiniana com laser árgon trata a forma proliferativa ao reduzir a isquemia responsável pelos neovasos. Um laser focal ou em grelha pode ser proposto em torno da mácula para determinadas fugas vasculares. O laser diminui o risco de hemorragia, de descolamento tracional e de glaucoma neovascular.
3) Vitrectomia
Em caso de hemorragia intravítrea persistente ou de descolamento de retina tracional que ameaça a mácula, uma cirurgia denominada vitrectomia pode ser necessária para restabelecer condições anatómicas favoráveis à visão.
Acompanhamento e prevenção no dia a dia
O controlo geral é essencial: visar uma HbA1c próxima do objetivo definido com o diabetologista, normalizar a tensão arterial e o desequilíbrio lipídico, deixar de fumar. Um acompanhamento oftalmológico regular é recomendado: pelo menos anual na ausência de lesões, mais frequente se estiver presente uma retinopatia diabética ou em caso de gravidez. Não esperar pelos sintomas para consultar.
Perguntas frequentes sobre a retinopatia diabética
Com que frequência devo fazer um controlo oftalmológico se sou diabético?
A frequência depende do tipo de diabetes, da sua duração e da eventual presença de uma retinopatia diabética. Na ausência de lesão retiniana, um exame pelo menos uma vez por ano é geralmente recomendado. Se já existir uma retinopatia, ou em caso de gravidez numa paciente diabética, o ritmo pode ser encurtado para cada 3 a 6 meses. É o seu oftalmologista que define a cadência em função das fotografias do fundo ocular, do OCT e do seu equilíbrio glicémico (HbA1c).
A retinopatia diabética pode aparecer mesmo que a minha diabetes esteja bem controlada?
Sim, uma diabetes bem controlada reduz fortemente o risco de retinopatia diabética, mas não o elimina completamente, sobretudo quando a doença é antiga. A hiperglicemia passada pode já ter fragilizado os capilares retinianos. Por isso, o rastreio continua a ser indispensável, mesmo com uma boa HbA1c, a fim de detetar lesões iniciais que ainda não provocam sintomas visuais e de intervir no momento adequado, se necessário.
A retinopatia diabética causa dor?
Não, a retinopatia diabética é geralmente indolor. É aliás uma das suas armadilhas: o olho não dói, não está vermelho, e a visão pode manter-se correta durante muito tempo enquanto os vasos retinianos já começam a sofrer. A dor só aparece em certas complicações avançadas (por exemplo, um glaucoma neovascular), o que sublinha a importância de não esperar pela dor ou por uma forte diminuição da visão para consultar regularmente.
Posso conduzir se tenho uma retinopatia diabética?
A condução depende sobretudo da sua acuidade visual e do seu campo visual, e não apenas do diagnóstico de retinopatia diabética. Muitos pacientes podem continuar a conduzir normalmente, por vezes com uma correção ótica adequada, desde que os critérios legais de visão sejam cumpridos. No entanto, em caso de edema macular significativo, de hemorragia intravítrea ou de diminuição acentuada da visão, a condução pode tornar-se perigosa. O seu oftalmologista poderá aconselhá-lo com precisão e, se necessário, recomendar uma restrição temporária ou permanente da condução conforme a situação.
O que mudar no meu dia a dia se me foi diagnosticada uma retinopatia diabética?
O diagnóstico de retinopatia diabética é um sinal para reforçar tudo o que protege os seus olhos a longo prazo. Isto passa por: um melhor equilíbrio glicémico (em articulação com o seu diabetologista), o controlo da tensão arterial e do colesterol, a cessação tabágica, uma atividade física adaptada e uma alimentação equilibrada. No plano visual, pode ser útil otimizar a sua correção de óculos, melhorar a iluminação (leitura, cozinha, trabalho) e adaptar certos gestos do quotidiano se existir uma diminuição da visão. Estas medidas complementam os eventuais tratamentos oculares (laser, injeções intravítreas, vitrectomia).
Os tratamentos por IVT ou laser são compatíveis com os meus outros tratamentos médicos?
Na maioria dos casos, sim. As injeções intravítreas e o laser retiniano são, na maior parte das vezes, compatíveis com os outros tratamentos gerais (insulina, comprimidos antidiabéticos, anti-hipertensores, anticoagulantes). É fundamental não interromper sozinho um tratamento cardíaco ou anticoagulante sem aconselhamento médico. Informe sistematicamente o seu oftalmologista da lista completa dos seus medicamentos e dos seus antecedentes (cardíacos, vasculares, cirúrgicos) para que possa adaptar as eventuais precauções, em articulação com o seu médico assistente ou o seu diabetologista, se necessário.
A retinopatia diabética pode curar-se completamente?
As lesões relacionadas com a retinopatia diabética são frequentemente crónicas: fala-se mais em estabilização do que em cura definitiva. Um tratamento bem conduzido (equilíbrio da diabetes, IVT, laser, eventualmente vitrectomia) permite, todavia, em muitos casos, preservar a visão a longo prazo e evitar as formas graves (hemorragia intravítrea, descolamento de retina tracional, glaucoma neovascular). O objetivo é, portanto, abrandar ou bloquear a evolução em vez de fazer desaparecer totalmente qualquer vestígio da doença, daí a importância de um acompanhamento regular, mesmo quando a visão é considerada estável.
📍 Consulta no Consultório Oftalmológico Paris – Auteuil
O Dr. Julien Gozlan realiza o rastreio, o acompanhamento e os tratamentos da retinopatia diabética (OCT, laser, injeções) com um protocolo personalizado para preservar a sua visão.
Marcar ConsultaPara saber mais
- Edema macular diabético : causa frequente de diminuição da visão na retinopatia.
- Injeções intravítreas (IVT) : medicamentos anti-VEGF e corticosteroides.
- OCT macular : o exame essencial para o diagnóstico e o acompanhamento do edema macular.