La retinopatía diabética es una complicación de la diabetes que afecta a los pequeños vasos de la retina. A menudo silenciosa al principio, puede amenazar la visión si no se detecta y trata a tiempo. El Dr. Julien Gozlan, oftalmólogo en el Consultorio Oftalmológico París – Auteuil, explica de forma sencilla los estadios, los síntomas, el cribado y los tratamientos disponibles.
¿Qué es la retinopatía diabética?
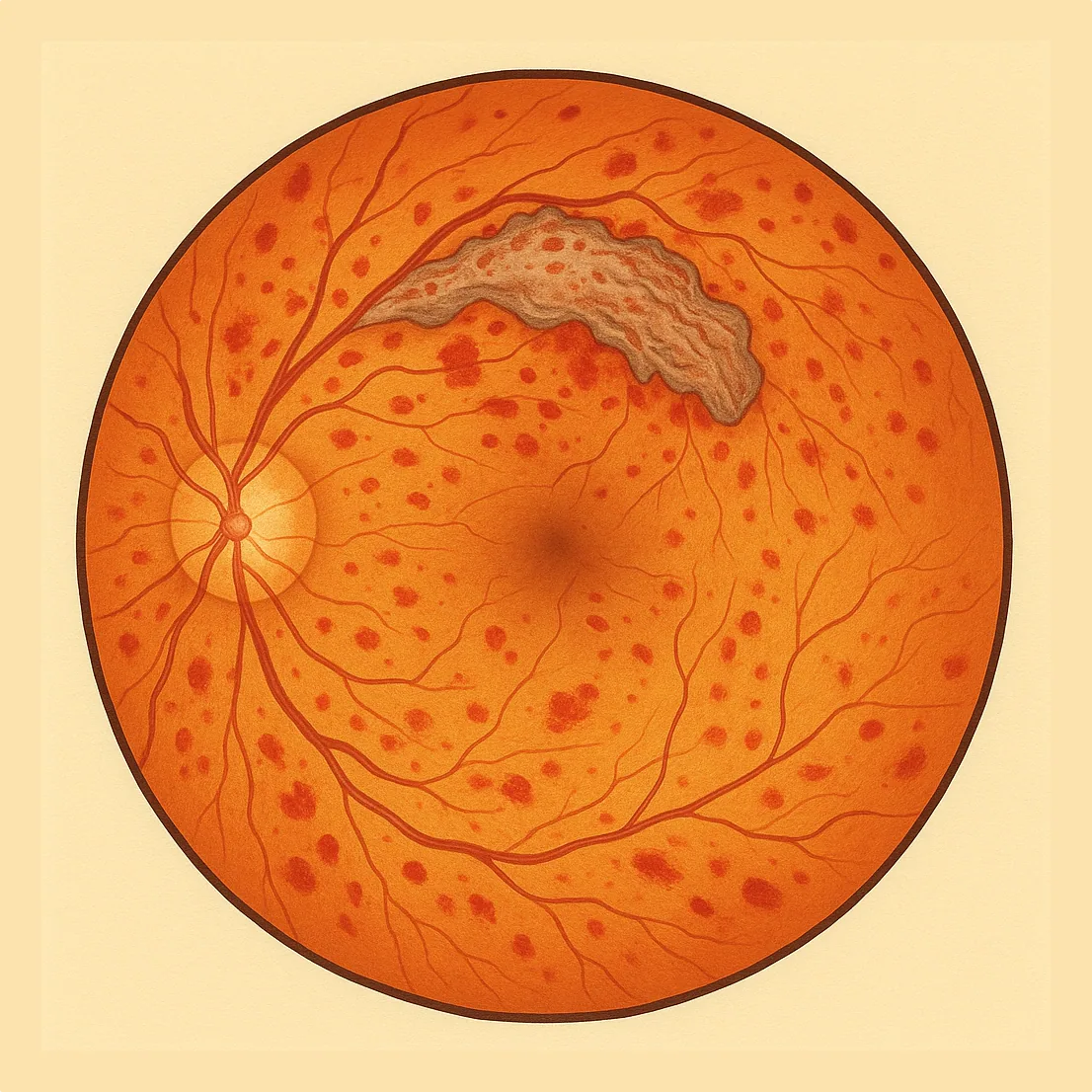
La retinopatía diabética corresponde a una afectación progresiva de los capilares de la retina provocada por la hiperglucemia prolongada. Clásicamente se distingue una forma no proliferativa (estadios iniciales) y una forma proliferativa (estadio avanzado con neovasos). Un edema macular puede aparecer en cualquier momento de la evolución y ser responsable de una disminución de la visión central.
Factores de riesgo e importancia del cribado
El riesgo aumenta con la antigüedad de la diabetes, un desequilibrio glucémico (HbA1c elevada), la hipertensión arterial, la hipercolesterolemia y el tabaquismo. Un embarazo en una paciente diabética requiere un seguimiento estrecho. El cribado periódico permite identificar una retinopatía diabética antes de que aparezcan los síntomas y evitar las complicaciones.
Signos y síntomas de la retinopatía diabética
En los estadios precoces, a menudo no hay ningún síntoma. En la exploración se pueden observar microaneurismas (pequeños puntos rojos), hemorragias, exudados, nódulos algodonosos, anomalías venosas y AMIR (anomalías microvasculares intrarretinianas). Cuando la mácula está afectada (edema), aparecen una disminución de la visión, deformación de las líneas y a veces una mancha central. En el estadio proliferativo, los neovasos pueden sangrar (hemorragia intravítrea) o traccionar la retina.
¿Cómo se diagnostica la retinopatía diabética?
El diagnóstico se basa en el examen del fondo de ojo y la fotografía retiniana. La OCT macular (escáner de la retina) mide el posible edema y sigue su evolución. Según los casos, una angiografía (con colorante) o una OCT-A (angiografía sin inyección) pueden precisar la extensión de la isquemia y la presencia de neovasos. Estos exámenes orientan el tratamiento de la retinopatía diabética.
Tratamientos de la retinopatía diabética
1) Inyecciones intravítreas (IVT)
Los anti-VEGF y, en algunos casos, los corticoides en inyecciones intravítreas (IVT) reducen el edema macular y estabilizan la visión. El protocolo se adapta a cada paciente (fase de inicio y luego ritmo personalizado).
2) Láser retiniano (fotocoagulación)
La fotocoagulación panretiniana con láser argón trata la forma proliferativa reduciendo la isquemia responsable de los neovasos. Un láser focal o en rejilla puede proponerse alrededor de la mácula para determinadas fugas vasculares. El láser disminuye el riesgo de hemorragia, de desprendimiento traccional y de glaucoma neovascular.
3) Vitrectomía
En caso de hemorragia intravítrea persistente o de desprendimiento de retina traccional que amenace la mácula, una cirugía denominada vitrectomía puede ser necesaria para restablecer unas condiciones anatómicas favorables para la visión.
Seguimiento y prevención en el día a día
El control general es esencial: alcanzar una HbA1c próxima al objetivo fijado con el diabetólogo, normalizar la tensión arterial y el desequilibrio lipídico, abandonar el tabaco. Se recomienda un seguimiento oftalmológico periódico: al menos anual en ausencia de afectación, más frecuente si existe una retinopatía diabética o en caso de embarazo. No esperar a que aparezcan los síntomas para consultar.
Preguntas frecuentes sobre la retinopatía diabética
¿Con qué frecuencia debo realizar un control oftalmológico si soy diabético/a?
La frecuencia depende de su tipo de diabetes, de su antigüedad y de la posible presencia de una retinopatía diabética. En ausencia de afectación retiniana, generalmente se recomienda un examen al menos una vez al año. Si ya existe una retinopatía, o en caso de embarazo en una paciente diabética, el ritmo puede reducirse a cada 3 a 6 meses. Es su oftalmólogo quien establece la frecuencia en función de las fotografías del fondo de ojo, de la OCT y de su equilibrio glucémico (HbA1c).
¿Puede aparecer la retinopatía diabética aunque mi diabetes esté bien controlada?
Sí, una diabetes bien controlada reduce considerablemente el riesgo de retinopatía diabética, pero no lo elimina por completo, sobre todo cuando la enfermedad es de larga evolución. La hiperglucemia pasada puede haber debilitado ya los capilares retinianos. Por eso el cribado sigue siendo indispensable, incluso con una buena HbA1c, para detectar lesiones incipientes que aún no producen síntomas visuales e intervenir en el momento adecuado si es necesario.
¿La retinopatía diabética duele?
No, la retinopatía diabética es generalmente indolora. Precisamente esta es una de sus trampas: el ojo no duele, no está rojo, y la visión puede mantenerse correcta durante mucho tiempo mientras los vasos retinianos ya empiezan a deteriorarse. El dolor solo aparece en ciertas complicaciones avanzadas (por ejemplo, un glaucoma neovascular), lo que subraya la importancia de no esperar al dolor o a una fuerte pérdida de visión para acudir a revisiones periódicas.
¿Puedo conducir si tengo retinopatía diabética?
La conducción depende sobre todo de su agudeza visual y de su campo visual, no solo del diagnóstico de retinopatía diabética. Muchos pacientes pueden seguir conduciendo con normalidad, a veces con una corrección óptica adecuada, siempre que se cumplan los criterios legales de visión. Sin embargo, en caso de edema macular importante, hemorragia intravítrea o disminución marcada de la visión, conducir puede resultar peligroso. Su oftalmólogo podrá aconsejarle con precisión y, si es necesario, recomendar una restricción temporal o permanente de la conducción según la situación.
¿Qué cambiar en mi día a día si me han diagnosticado retinopatía diabética?
El diagnóstico de retinopatía diabética es una señal para reforzar todo lo que protege sus ojos a largo plazo. Esto implica: un mejor equilibrio glucémico (en coordinación con su diabetólogo), el control de la tensión arterial y del colesterol, el abandono del tabaco, actividad física adaptada y una alimentación equilibrada. En el plano visual, puede ser útil optimizar la corrección de sus gafas, mejorar la iluminación (lectura, cocina, trabajo) y adaptar ciertos gestos cotidianos si existe una pérdida de visión. Estas medidas complementan los posibles tratamientos oculares (láser, inyecciones intravítreas, vitrectomía).
¿Los tratamientos mediante IVT o láser son compatibles con mis otros tratamientos médicos?
En la mayoría de los casos, sí. Las inyecciones intravítreas y el láser retiniano son, por lo general, compatibles con los demás tratamientos sistémicos (insulina, antidiabéticos orales, antihipertensivos, anticoagulantes). Sobre todo, no debe suspender por su cuenta un tratamiento cardiológico o anticoagulante sin consejo médico. Informe siempre a su oftalmólogo de la lista completa de sus medicamentos y de sus antecedentes (cardíacos, vasculares, quirúrgicos) para que pueda adaptar las precauciones necesarias, en coordinación con su médico de cabecera o su diabetólogo si fuera preciso.
¿La retinopatía diabética puede curarse completamente?
Las lesiones derivadas de la retinopatía diabética suelen ser crónicas: se habla más de estabilización que de curación definitiva. No obstante, un tratamiento bien llevado (control de la diabetes, IVT, láser, eventualmente vitrectomía) permite, en muchos casos, preservar la visión a largo plazo y evitar las formas graves (hemorragia intravítrea, desprendimiento de retina traccional, glaucoma neovascular). El objetivo es, por tanto, frenar o detener la evolución más que hacer desaparecer totalmente cualquier rastro de la enfermedad, de ahí la importancia de un seguimiento periódico, incluso cuando la visión se considera estable.
📍 Consulta en el Consultorio Oftalmológico París – Auteuil
El Dr. Julien Gozlan realiza el cribado, el seguimiento y los tratamientos de la retinopatía diabética (OCT, láser, inyecciones) con un protocolo personalizado para preservar su visión.
Pedir citaPara saber más
- Edema macular diabético: causa frecuente de pérdida de visión en la retinopatía.
- Inyecciones intravítreas (IVT): medicamentos anti-VEGF y corticoides.
- OCT macular: el examen clave para el diagnóstico y el seguimiento del edema macular.