El edema macular diabético es una complicación frecuente de la diabetes que afecta a la mácula, la porción central de la retina responsable de la visión fina. Provoca una visión borrosa y distorsionada. El Dr. Julien Gozlan, oftalmólogo en el Consultorio Oftalmológico París – Auteuil, explica de manera sencilla las causas, el diagnóstico mediante OCT macular y los tratamientos modernos del edema macular diabético.
¿Qué es el edema macular diabético?
El edema macular diabético (EMD) corresponde a una acumulación de líquido en el espesor de la retina central. Los capilares debilitados presentan fugas, la mácula se engrosa y la visión central se vuelve borrosa. Esta complicación puede aparecer en todos los estadios de la retinopatía diabética, a veces de forma muy precoz.
Síntomas: ¿cuándo consultar?
Los signos más frecuentes son una visión borrosa central, líneas onduladas (metamorfopsias), colores menos nítidos y dificultad para leer. En un paciente diabético, estos síntomas deben hacer sospechar un edema macular diabético y motivar una consulta rápida, con realización de un OCT macular.
¿Cómo se confirma el diagnóstico?
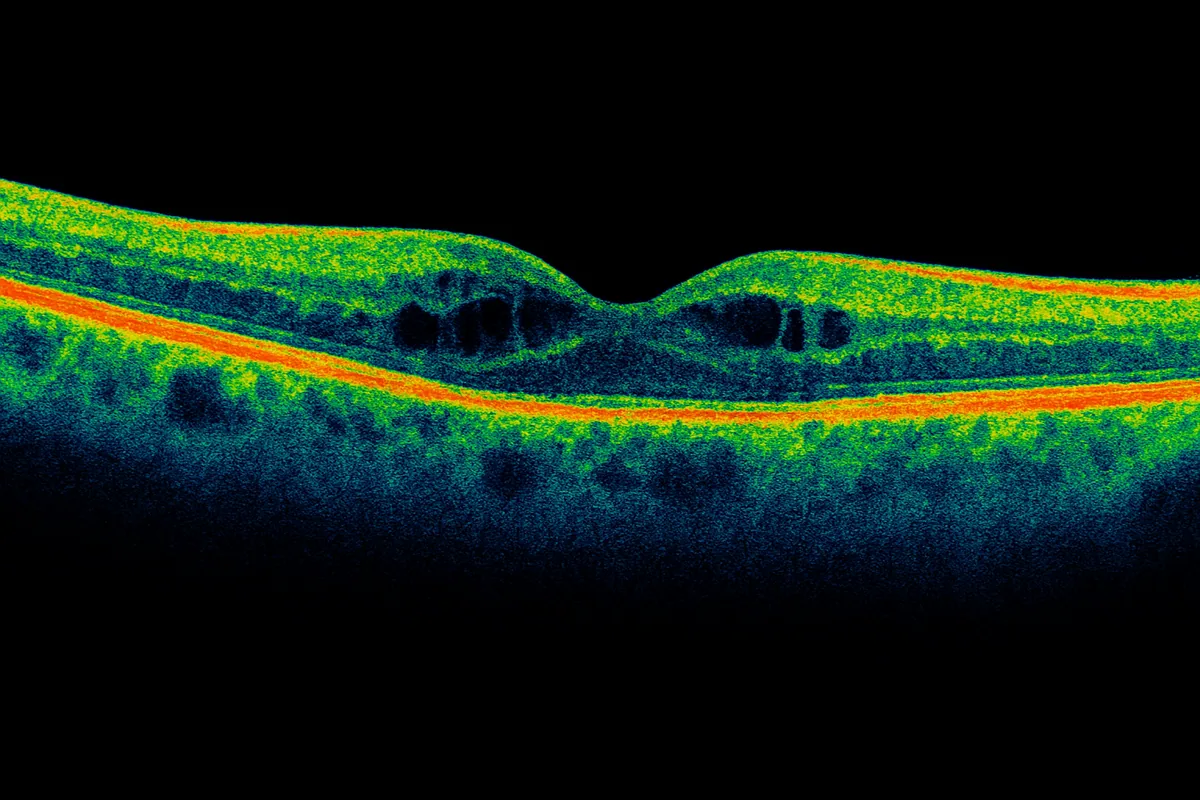
El examen clave es el OCT macular, que muestra el engrosamiento y los «quistes» intrarretinianos típicos. En ocasiones, una angiografía con fluoresceína ayuda a localizar las fugas. Un examen de fondo de ojo completa la evaluación y busca otros signos de retinopatía diabética.
Causas y factores de riesgo
El edema macular diabético se debe principalmente a un desequilibrio glucémico crónico. La antigüedad de la diabetes, la hipertensión arterial, la hipercolesterolemia y el tabaquismo aumentan el riesgo. Mejorar estos parámetros reduce la aparición y la gravedad de la enfermedad y protege la mácula a largo plazo.
Tratamientos del edema macular diabético
Inyecciones intravítreas de anti-VEGF
Tratamiento de primera línea, las inyecciones intravítreas (IVT) de anti-VEGF reducen la fuga de los vasos y secan el edema macular diabético. Tras una fase de inicio mensual, el ritmo se personaliza (tratar y extender) según la visión y el OCT.
Inyecciones intravítreas de corticoides
En ciertos casos, ante una respuesta insuficiente o inflamación asociada, un implante de corticoides de liberación prolongada puede estabilizar el edema macular diabético. En ese caso, es necesaria una vigilancia de la presión ocular, al igual que con los demás tratamientos mediante inyecciones intravítreas.
Láser macular focal
El láser puede complementar las inyecciones sellando las fugas localizadas. Indoloro, ayuda a controlar el EMD cuando las zonas responsables están bien identificadas en la angiografía y en el OCT macular.
Equilibrio general y seguimiento
La eficacia del tratamiento también depende de un buen control de la diabetes (hemoglobina glicosilada o HbA1c), la corrección de la hipertensión arterial y los lípidos, y el abandono del tabaco. Estas medidas disminuyen el riesgo de edema macular diabético y mejoran la estabilidad de la visión. Para información complementaria sobre la diabetes en el día a día, también puede consultar la Federación Francesa de Diabéticos.
Pronóstico y organización del seguimiento
Detectado a tiempo, un edema macular diabético se estabiliza en la mayoría de los casos y puede mejorar. El número de inyecciones intravítreas varía según los pacientes. Los controles regulares mediante OCT y medición de la agudeza visual guían la frecuencia de los tratamientos para mantener la mejor visión posible en el día a día.
Consejos prácticos para limitar las recaídas
Vigile su visión en casa (por ejemplo, con una rejilla de Amsler), un ojo a la vez, y consulte de urgencia en caso de descenso brusco de visión, mancha central o distorsión importante. Lleve un cuaderno de inyecciones (fechas, ojo tratado) y anticipe sus citas. En cuanto al estilo de vida: objetivo de hemoglobina glicosilada (HbA1c) fijado por su diabetólogo, control de la tensión arterial y del colesterol, alimentación equilibrada y abandono del tabaco. Estos hábitos refuerzan los efectos del tratamiento.
Preguntas frecuentes sobre el edema macular diabético
¿Puede desaparecer un edema macular diabético sin tratamiento?
Es posible que un edema macular diabético fluctúe con el control de la diabetes y de la tensión arterial, pero una desaparición completa y duradera sin tratamiento específico sigue siendo poco frecuente cuando el edema está bien establecido. En la práctica, las inyecciones intravítreas y a veces el láser suelen ser necesarios para proteger la mácula. Confiar únicamente en el equilibrio general supone perder un tiempo valioso para la visión central, especialmente si la disminución visual ya es notable o si el OCT muestra un edema importante.
¿A partir de qué estadio hay que comenzar las inyecciones intravítreas?
La decisión no se basa únicamente en la cifra de agudeza visual. Se tienen en cuenta las molestias percibidas (lectura, conducción, trabajo con pantalla), el espesor macular en el OCT y el aspecto de la retina (fugas importantes, quistes, afectación de uno o ambos ojos). Un edema moderado en un paciente con pocas molestias puede a veces vigilarse de forma estrecha, mientras que un edema más marcado o rápidamente evolutivo justifica inyecciones intravítreas precoces para limitar la pérdida de visión a largo plazo. Por tanto, la estrategia se personaliza tras un examen completo.
¿Podré seguir conduciendo y trabajando con un edema macular diabético?
Muchos pacientes conservan una visión suficiente para la vida cotidiana, sobre todo si el otro ojo ve bien y si el edema se trata rápidamente. La conducción y el trabajo siguen siendo posibles siempre que la visión cumpla los criterios legales y de seguridad. No obstante, ciertos oficios muy exigentes visualmente (conducción profesional, trabajos de precisión, vigilancia de múltiples pantallas) pueden requerir adaptaciones temporales. Su oftalmólogo evalúa caso por caso la compatibilidad entre su visión, su tratamiento y su actividad profesional o la conducción habitual de vehículos.
¿Las inyecciones para el edema macular diabético son necesarias durante mucho tiempo?
En la mayoría de los casos, no se trata de un tratamiento «de una sola vez». Tras algunas inyecciones intravítreas seguidas, el ritmo se adapta en función del OCT macular y de la estabilidad de la visión. En algunos pacientes, los intervalos pueden alargarse progresivamente hasta varios meses, o incluso suspenderse temporalmente si el edema permanece inactivo. En otros, una vigilancia a largo plazo con inyecciones puntuales sigue siendo necesaria. El objetivo es ajustar el número de inyecciones al estrictamente necesario para mantener la mácula lo más seca posible, limitando las restricciones para el paciente.
¿Un buen control de la diabetes puede reducir el número de inyecciones?
Sí, un mejor control glucémico (HbA1c cercana al objetivo fijado con su diabetólogo), junto con una tensión arterial y un colesterol bien controlados, contribuye a estabilizar la retina. Esto no sustituye los tratamientos oculares, pero a menudo permite reducir la frecuencia de los brotes de edema y, por tanto, a largo plazo, el número de inyecciones necesarias. En la práctica, las mejores evoluciones se observan en los pacientes que combinan un seguimiento oftalmológico riguroso, inyecciones bien cumplidas y un manejo general serio de su diabetes y de los factores cardiovasculares.
¿El edema macular diabético afecta a ambos ojos de la misma manera?
Los dos ojos no siempre se ven afectados al mismo tiempo ni con la misma intensidad. Algunos pacientes desarrollan un edema macular diabético en un solo lado durante varios años, mientras que otros ven aparecer un edema en el segundo ojo más precozmente. Por ello, aunque solo se trate un ojo, el otro debe ser vigilado de forma regular mediante fondo de ojo y OCT. La ventaja del diagnóstico precoz en el ojo aún poco afectado es poder iniciar un tratamiento antes de que se instale una pérdida visual importante.
¿Qué diferencias hay con un edema macular de otro origen (venoso, quirúrgico, etc.)?
El edema macular diabético se enmarca en un contexto de retinopatía diabética y de enfermedad general crónica. Su tratamiento debe tener siempre en cuenta la diabetes de base y el estado vascular general. Por el contrario, un edema macular tras oclusión venosa, tras cirugía o vinculado a otra inflamación no responde a los mismos mecanismos y no conlleva los mismos riesgos sistémicos. Las imágenes de OCT pueden parecerse, pero el contexto clínico, el tipo de seguimiento y, en ocasiones, la elección del tratamiento (tipo de molécula, ritmo de vigilancia) no son exactamente superponibles. De ahí la importancia de un diagnóstico preciso y de una estrategia personalizada para cada paciente.
📍 Consulta en el Consultorio Oftalmológico París – Auteuil
El Dr. Julien Gozlan ofrece un estudio completo y un plan de tratamiento personalizado del edema macular diabético: OCT macular, inyecciones intravítreas y seguimiento regular.
Solicitar citaPara saber más
- Retinopatía diabética: comprender las lesiones y la prevención.
- Inyecciones intravítreas: desarrollo, eficacia, seguimiento.