糖尿病性黄斑水肿是糖尿病的常见并发症,影响黄斑——即视网膜中央负责精细视觉的区域。它会导致视物模糊和变形。朱利安·古兹兰医生,巴黎-奥特伊眼科诊所的眼科医生,以通俗易懂的方式讲解糖尿病性黄斑水肿的病因、通过黄斑OCT进行的诊断以及现代治疗方法。
什么是糖尿病性黄斑水肿?
糖尿病性黄斑水肿是指液体在视网膜中央层内积聚。脆弱的毛细血管发生渗漏,黄斑增厚,中心视力变得模糊。这种并发症可在糖尿病视网膜病变的任何阶段出现,有时发生得很早。
症状:何时就诊?
最常见的表现是中心视力模糊、线条弯曲(视物变形)、色觉减退以及阅读困难。对于糖尿病患者而言,这些症状应引起对糖尿病性黄斑水肿的警觉,并尽快就诊,进行黄斑OCT检查。
如何确诊?
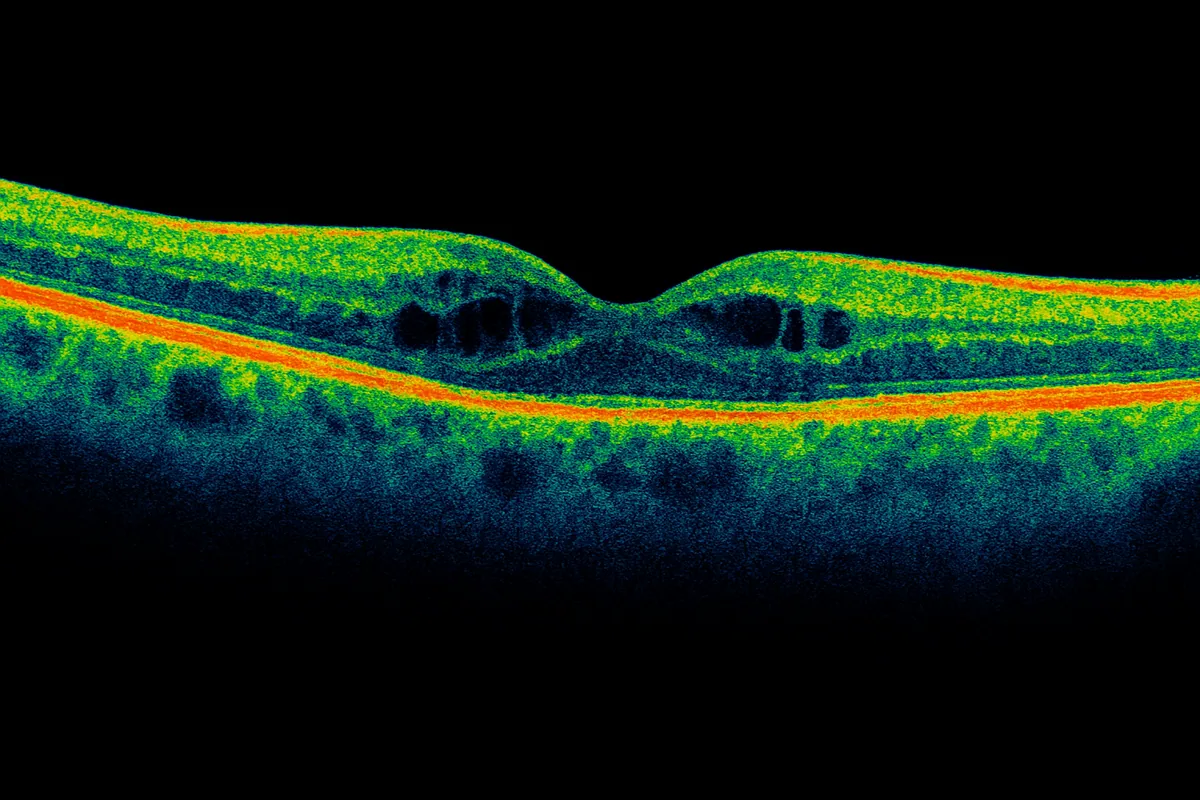
关键检查是黄斑OCT,可显示典型的视网膜增厚和视网膜内"囊样"改变。有时,荧光素眼底血管造影有助于定位渗漏点。眼底检查可作为补充评估,同时排查其他糖尿病视网膜病变的体征。
病因及危险因素
糖尿病性黄斑水肿主要由长期血糖控制不良引起。糖尿病病程较长、高血压、高胆固醇血症以及吸烟均会增加发病风险。改善这些指标可减少疾病的发生和严重程度,并长期保护黄斑。
糖尿病性黄斑水肿的治疗
玻璃体腔注射抗血管内皮生长因子药物
玻璃体腔注射抗血管内皮生长因子药物是一线治疗方案,可减少血管渗漏,消退糖尿病性黄斑水肿。在初始的每月注射阶段之后,根据视力和OCT结果个体化调整注射频率(治疗-延长方案)。
玻璃体腔注射糖皮质激素
在某些情况下,当疗效不佳或伴有炎症反应时,可使用缓释糖皮质激素植入物来稳定糖尿病性黄斑水肿。此时需要监测眼压,与其他玻璃体腔注射治疗一样。
黄斑局灶激光治疗
激光可作为注射治疗的补充,封闭局部渗漏点。该操作无痛,当造影和黄斑OCT能明确识别出责任区域时,有助于控制糖尿病性黄斑水肿。
全身控制与随访
治疗效果还取决于良好的糖尿病控制(糖化血红蛋白)、纠正高血压和血脂异常以及戒烟。这些措施可降低糖尿病性黄斑水肿的风险,并提高视力的稳定性。如需了解更多日常糖尿病管理信息,您还可以访问法国糖尿病联合会网站。
预后及随访安排
若及早治疗,糖尿病性黄斑水肿大多可以稳定甚至改善。玻璃体腔注射的次数因人而异。通过定期进行OCT检查和视力测量来指导治疗频率,以在日常生活中维持尽可能好的视力。
预防复发的实用建议
在家中自我监测视力(例如使用阿姆斯勒方格表),每次遮盖一只眼睛检查。如出现视力突然下降、中心暗点或明显视物变形,请紧急就诊。记录注射日志(日期、治疗眼别),并提前预约复诊。在生活方式方面:遵照糖尿病科医生设定的糖化血红蛋白目标,控制血压和胆固醇,均衡饮食并戒烟。这些良好习惯可增强治疗效果。
常见问题:关于糖尿病性黄斑水肿的常见疑问
糖尿病性黄斑水肿能否不治疗自行消退?
糖尿病性黄斑水肿可能会随着糖尿病控制和血压的变化而波动,但当水肿已经形成时,不经专门治疗而完全且持久消退的情况并不常见。在实际临床中,通常需要玻璃体腔注射,有时还需要激光治疗来保护黄斑。仅依赖全身控制会延误宝贵的中心视力挽救时机,尤其是当视力下降已经明显或OCT显示水肿较重时。
从什么阶段开始需要进行玻璃体腔注射?
治疗决定并不仅仅依据视力数值。需要综合考虑患者的不适感(阅读、驾驶、屏幕工作)、OCT上的黄斑厚度以及视网膜状态(明显渗漏、囊样改变、单眼或双眼受累)。轻度水肿且患者几乎无不适时,有时可以密切随访观察;而较明显或快速进展的水肿则需要尽早进行玻璃体腔注射,以减少长期视力损失。因此,治疗策略是在全面检查后为每位患者量身制定的。
患有糖尿病性黄斑水肿后还能继续驾车和工作吗?
许多患者能保持满足日常生活需要的视力,尤其是当另一只眼视力良好且水肿得到及时治疗时。只要视力符合法律和安全标准,驾车和工作仍然是可以的。但某些对视力要求极高的职业(职业驾驶、精密操作、多屏幕监控等)可能需要临时调整。您的眼科医生会根据具体情况评估您的视力、治疗方案与职业活动或日常驾驶之间的兼容性。
治疗糖尿病性黄斑水肿的注射需要持续很长时间吗?
在大多数情况下,这并非"一次性"治疗。在几次密集的玻璃体腔注射之后,会根据黄斑OCT结果和视力稳定性调整注射频率。部分患者的注射间隔可逐步延长至数月,甚至在水肿持续缓解时暂时停药。而另一些患者则需要长期随访并间断注射。目标是将注射次数控制在维持黄斑尽可能干燥所需的最低限度,同时尽量减少对患者的负担。
良好的糖尿病控制能否减少注射次数?
是的,更好的血糖控制(糖化血红蛋白接近糖尿病科医生设定的目标值),配合良好的血压和胆固醇管理,有助于稳定视网膜。这并不能替代眼部治疗,但往往可以降低水肿复发的频率,从而在长期内减少所需的注射次数。实际上,预后最好的患者往往是那些将严格的眼科随访、规律注射治疗与认真的糖尿病及心血管风险因素管理相结合的人。
糖尿病性黄斑水肿对双眼的影响相同吗?
双眼并不总是同时发病,严重程度也不一定相同。部分患者可能多年仅一侧眼出现糖尿病性黄斑水肿,而另一些患者的另一只眼则较早出现水肿。因此,即使仅一只眼在接受治疗,另一只眼也需要通过眼底检查和OCT进行定期监测。对尚未明显受累的眼睛进行早期诊断的优势在于,可以在出现严重视力下降之前就开始治疗。
与其他原因引起的黄斑水肿(静脉阻塞、术后等)有何不同?
糖尿病性黄斑水肿发生在糖尿病视网膜病变和全身慢性疾病的背景下。因此,其治疗必须始终考虑基础糖尿病和全身血管状况。相比之下,视网膜静脉阻塞后的黄斑水肿、术后黄斑水肿或其他炎症相关的黄斑水肿并不基于相同的发病机制,也不伴有相同的全身风险。OCT图像可能看起来相似,但临床背景、随访方式,有时药物选择(药物类型、监测频率)并不完全相同。因此,精确诊断和为每位患者制定个体化治疗策略至关重要。