El láser retiniano (o fotocoagulación retiniana) es un tratamiento fundamental en oftalmología para proteger la retina y prevenir ciertas complicaciones graves, como el desprendimiento de retina o la pérdida visual relacionada con la diabetes o las oclusiones venosas retinianas. No lo "repara" todo, pero permite a menudo estabilizar la situación y limitar los riesgos de agravamiento. El Dr. Julien Gozlan, oftalmólogo en París 16, explica las indicaciones de este tratamiento, el desarrollo práctico de las sesiones, los efectos esperados y las precauciones que conviene conocer.
¿Qué es el láser retiniano?
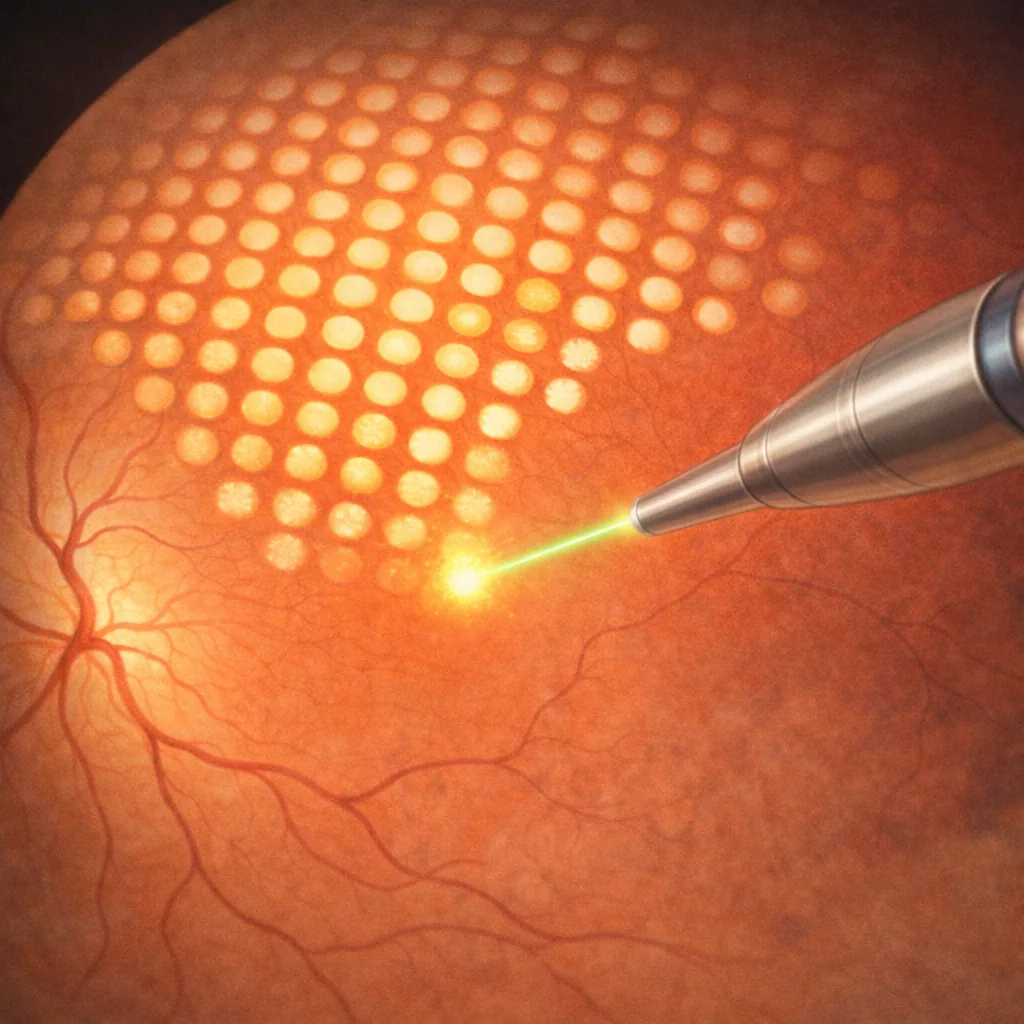
El láser retiniano consiste en aplicar, sobre determinadas zonas de la retina, impactos de luz muy focalizados. La energía luminosa se transforma en calor, lo que crea pequeñas adherencias cicatriciales o modifica el metabolismo de los tejidos retinianos.
El objetivo no es "mejorar" la visión como unas gafas, sino estabilizar la retina:
- reforzando ciertas zonas frágiles (desgarros, degeneraciones);
- disminuyendo la isquemia (falta de oxígeno) en retinopatías graves, como la retinopatía diabética;
- tratando un edema macular en determinadas indicaciones muy precisas.
Existen diferentes esquemas de tratamiento láser (focal, en rejilla, panretiniano), adaptados a cada patología y a cada topografía lesional.
Principales indicaciones de la fotocoagulación retiniana
Las situaciones más frecuentes en las que puede proponerse el láser retiniano son:
- Retinopatía diabética proliferante o severa: la fotocoagulación panretiniana reduce la isquemia y hace regresar los neovasos anormales.
- Edema macular diabético o tras oclusión venosa retiniana central (OVCR) u oclusión de rama venosa (ORVR), en ciertos casos seleccionados.
- Desgarros de la retina o desprendimiento de retina incipiente: barrera alrededor de la lesión para prevenir su extensión.
- Degeneraciones periféricas de riesgo (en empalizada, en escarcha, etc.) en pacientes muy miopes o con antecedentes de desprendimiento de retina.
- Ciertas formas de retinopatías isquémicas (oclusiones venosas extensas, isquemias periféricas) para reducir el riesgo de neovasos.
La elección del tratamiento se realiza siempre caso por caso, tras un examen completo de la retina y el análisis de las pruebas de imagen (fondo de ojo, OCT macular, angiografía, etc.).
¿Cómo se desarrolla una sesión de láser retiniano?
La mayoría de las sesiones se realizan de forma ambulatoria, en el consultorio o en la clínica, sin hospitalización. En la práctica:
- se instilan colirios midriáticos para dilatar la pupila;
- se aplica un anestésico local en gotas para insensibilizar la superficie del ojo;
- a veces se coloca una lente de contacto especial sobre el ojo, con un gel, para focalizar mejor el haz luminoso sobre la retina.
El paciente se sitúa frente a una lámpara de hendidura, como en un examen habitual, pero el oftalmólogo utiliza un dispositivo de tratamiento acoplado a la lámpara. La duración varía generalmente entre 10 y 30 minutos según el tipo de tratamiento y el número de impactos.
Durante la sesión, pueden percibirse destellos luminosos y, a veces, una ligera sensación de picor o calor. La mayoría de los pacientes describen un procedimiento impresionante pero soportable, con una molestia transitoria más que un dolor real.
Tratamientos con láser retiniano: los principales tipos
Fotocoagulación panretiniana (retinopatía diabética, isquemias)
La fotocoagulación panretiniana consiste en aplicar numerosos impactos luminosos sobre la retina periférica, respetando la mácula. Se utiliza principalmente en las formas severas de retinopatía diabética o en ciertas oclusiones venosas isquémicas.
Este tratamiento permite reducir la isquemia y, por tanto, hacer regresar los neovasos, disminuyendo el riesgo de hemorragia intravítrea o de glaucoma neovascular. En ocasiones puede realizarse en varias sesiones, espaciadas de algunos días o semanas.
Fotocoagulación láser focal o en rejilla (edema macular)
En ciertos edemas maculares (diabéticos o secundarios a una oclusión venosa), puede proponerse un tratamiento mediante fotocoagulación:
- el tratamiento focal se dirige a puntos de fuga precisos cerca de la mácula;
- la fotocoagulación en rejilla aplica impactos múltiples en una zona edematosa más difusa.
Hoy en día, esta estrategia se combina a menudo, o a veces se sustituye, por las inyecciones intravítreas (IVT), en particular los anti-VEGF. La elección depende de la localización del edema, de su importancia y de las recomendaciones vigentes.
Barrera láser de los desgarros de la retina
Ante un desgarro de la retina, la fotocoagulación permite realizar una barrera retiniana: una corona de impactos alrededor de la lesión. Esto crea una zona de cicatriz adherente que "pega" la retina a la pared del ojo, reduciendo el riesgo de que el líquido se infiltre y provoque un desprendimiento de retina.
El tratamiento puede realizarse en una o varias sesiones según la visibilidad, la tolerancia del paciente y la reacción de la retina.
Evolución postratamiento, eficacia y limitaciones del láser retiniano
Tras una fotocoagulación retiniana, la visión puede quedar temporalmente borrosa, sobre todo debido a la dilatación, al deslumbramiento y, a veces, a un ligero edema retiniano. Son posibles dolores de cabeza o una sensación de ojo cansado.
Los efectos esperados son:
- en caso de retinopatía proliferante: regresión de los neovasos y disminución del riesgo de hemorragia o de glaucoma neovascular;
- en caso de desgarro: estabilización de la retina y prevención del desprendimiento;
- en caso de edema macular (indicaciones específicas): reducción del edema o complemento de un tratamiento con inyecciones.
No obstante, esta técnica tiene limitaciones:
- no siempre permite recuperar una visión ya muy deteriorada;
- pueden ser necesarios tratamientos complementarios (nuevas sesiones, inyecciones intravítreas, cirugía);
- según la indicación, puede provocar una reducción del campo visual o escotomas periféricos perceptibles en la oscuridad.
Riesgos y efectos secundarios posibles
Este procedimiento está bien controlado y es ampliamente utilizado, pero como todo acto médico, conlleva riesgos, raros pero posibles:
- molestia visual temporal, deslumbramiento, visión borrosa durante algunas horas;
- pequeñas hemorragias retinianas o vítreas localizadas;
- disminución del campo visual periférico tras un tratamiento panretiniano extenso;
- raras afectaciones maculares si un impacto alcanza demasiado cerca de la fóvea;
- muy raramente, agravamiento transitorio del edema macular.
Se proporciona una información detallada antes del procedimiento, con una evaluación de la relación beneficio/riesgo según su situación.
Consejos prácticos antes y después de un láser retiniano
Algunas recomendaciones útiles para los pacientes que van a someterse a una fotocoagulación retiniana:
- acudir preferiblemente acompañado/a, ya que la visión puede quedar borrosa tras la dilatación;
- informar al oftalmólogo de cualquier tratamiento general (anticoagulantes, antidiabéticos, etc.) y de sus antecedentes médicos;
- después de la sesión, evitar conducir inmediatamente, sobre todo de noche;
- respetar los colirios prescritos tras el tratamiento (antiinflamatorios, lágrimas artificiales, etc.);
- consultar de urgencia en caso de bajada brusca de visión, aparición de un velo negro, de destellos intensos o de dolor importante.
Preguntas frecuentes: láser y retina
¿Es doloroso el láser retiniano?
La mayoría de los pacientes lo describen como un procedimiento soportable. El ojo se anestesia con gotas, lo que evita el dolor franco. Pueden sentirse picores, calor o fatiga ocular, a veces algunos impactos algo más sensibles, pero la sesión suele tolerarse bien en general. En caso de molestia importante, no hay que dudar en comunicarlo durante el tratamiento para adaptar el desarrollo o el ritmo de los impactos.
¿Cuántas sesiones son necesarias?
Todo depende de la patología retiniana. Una barrera de desgarro puede realizarse a veces en una sola sesión, mientras que una fotocoagulación panretiniana para retinopatía diabética severa suele requerir varias sesiones espaciadas de algunos días o semanas. El oftalmólogo precisa desde el principio el esquema previsto, que podrá ajustarse en función de la evolución.
¿Se puede conducir después de una sesión?
Justo después de la sesión, la visión suele estar borrosa debido a la dilatación y al deslumbramiento. Por ello se recomienda no conducir inmediatamente, especialmente de noche o en trayectos largos. Por regla general, la visión funcional se recupera en las horas siguientes. La reanudación de la conducción se realiza cuando se sienta visualmente cómodo/a y seguro/a, respetando los consejos proporcionados en el consultorio.
¿Sustituye el láser a las inyecciones intravítreas?
No, son tratamientos complementarios. En numerosas patologías (diabetes, oclusiones venosas, DMAE), las inyecciones intravítreas son el tratamiento de referencia para el edema macular, mientras que la fotocoagulación trata más bien las zonas isquémicas o los desgarros retinianos. Según los casos, puede proponerse uno, otro, o una combinación de ambos para optimizar el resultado visual y estabilizar la retina.
¿Puede el láser hacer perder visión?
En ciertos casos, puede existir una reducción del campo visual periférico o una menor visión en ambientes muy oscuros. Sin embargo, este tratamiento se propone cuando el riesgo natural de la enfermedad (hemorragia, desprendimiento, glaucoma neovascular) es más grave que esta repercusión periférica. El objetivo sigue siendo preservar la visión central y evitar complicaciones mucho más severas para la vista.
¿Cuál es la diferencia entre el láser retiniano y el YAG?
El láser retiniano actúa sobre la retina para tratar desgarros, retinopatías o edemas, creando pequeñas quemaduras controladas. El láser YAG, por su parte, se utiliza principalmente para la capsulotomía tras cirugía de cataratas (catarata "secundaria") o para ciertas iridotomías en el glaucoma de ángulo cerrado. No actúa sobre la retina sino sobre otras estructuras del ojo. Son, por tanto, dos tecnologías y dos indicaciones muy diferentes.
¿Hay precauciones especiales con los anticoagulantes o la diabetes?
Los tratamientos con anticoagulantes o antiagregantes no constituyen una contraindicación. Pueden favorecer pequeñas hemorragias superficiales, pero sin gravedad en la mayoría de los casos. En cambio, una diabetes mal controlada aumenta el riesgo de retinopatía y justifica un seguimiento estrecho. Antes de una fotocoagulación importante (panretiniana, por ejemplo), es preferible optimizar en la medida de lo posible el equilibrio glucémico en coordinación con el médico de cabecera o el diabetólogo.
¿Cuándo consultar al Dr. Julien Gozlan?
Puede solicitar una consulta si le han hablado de retinopatía diabética, de oclusión venosa retiniana, de desgarro de la retina, o si le han propuesto un láser retiniano y desea una segunda opinión o explicaciones detalladas sobre el interés del tratamiento.
El Dr. Julien Gozlan, oftalmólogo en París 16, realiza un examen completo del fondo de ojo y las pruebas de imagen adecuadas (OCT, angiografía, ecografía si es necesario), y a continuación analiza con usted los diferentes tratamientos posibles, en función de su situación visual y general.
📍 Consulta en el Consultorio Oftalmológico París – Auteuil
El Dr. Julien Gozlan le recibe en el Consultorio Oftalmológico París – Auteuil para evaluar el estado de su retina, confirmar o no la indicación de tratamiento y elaborar con usted un plan de seguimiento personalizado.
Pedir citaPara saber más
- Retinopatía diabética: estadios, síntomas y tratamientos.
- Desprendimiento de retina: signos de alerta y tratamiento quirúrgico.
- OCT macular: imagen de referencia para el análisis de la retina.
- Inyecciones intravítreas (IVT): papel de los anti-VEGF y corticoides en las enfermedades retinianas.