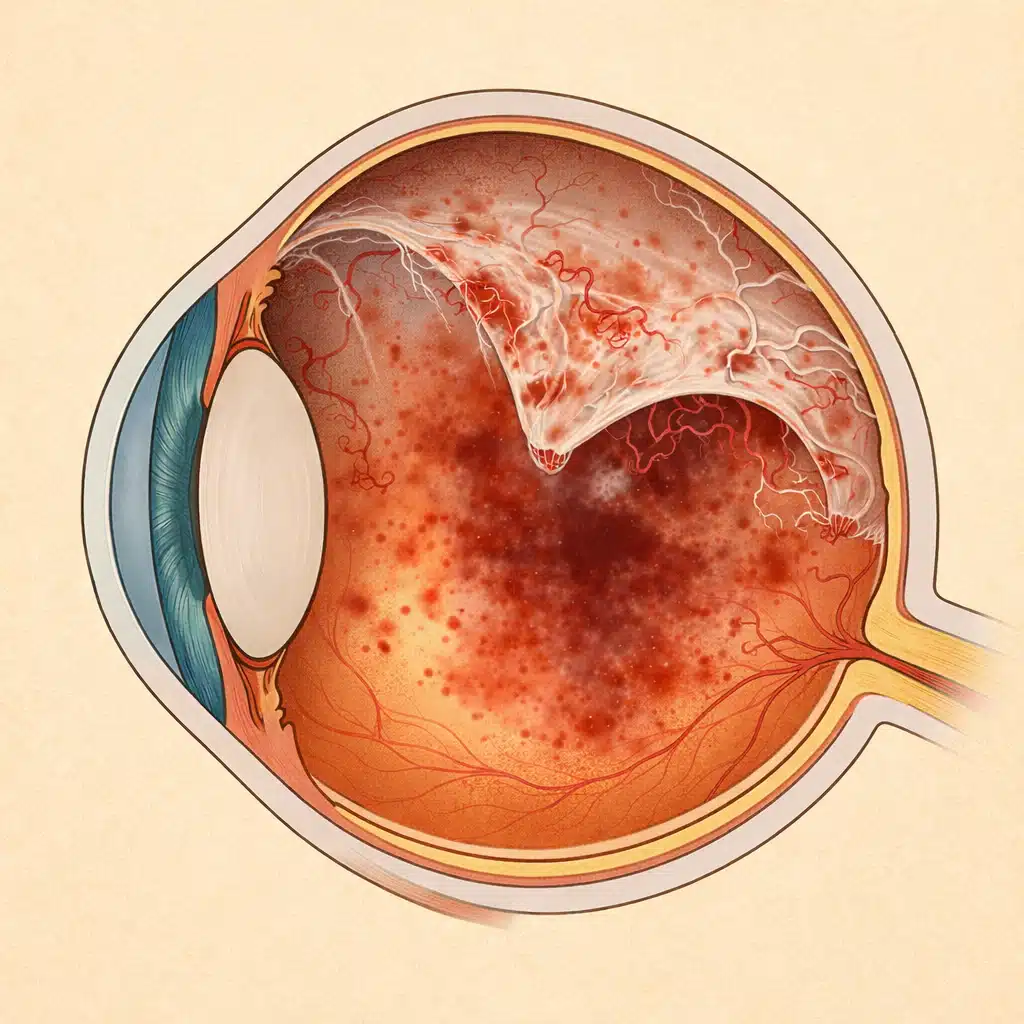
La rétinopathie diabétique est une complication fréquente et potentiellement sévère du diabète. Lorsque les hémorragies intra-vitréennes se répètent ou que la prolifération vasculaire devient importante, une vitrectomie peut être nécessaire pour sauver ou stabiliser la vision. Le Dr Julien Gozlan, chirurgien ophtalmologue à Paris 16, explique le rôle de la vitrectomie dans la rétinopathie diabétique, ses indications, son déroulement et le pronostic visuel.
Rétinopathie diabétique : rappel rapide
La rétinopathie diabétique correspond à l’atteinte progressive des vaisseaux de la rétine sous l’effet du diabète. On distingue classiquement :
- la rétinopathie diabétique non proliférante : microanévrismes, hémorragies punctiformes, exsudats ;
- la rétinopathie diabétique proliférante : apparition de néovaisseaux anormaux à la surface de la rétine ou de la papille ;
- l’oedeme maculaire diabétique, responsable d’une baisse de vision centrale.
Les néovaisseaux sont fragiles, saignent facilement dans le vitré et peuvent s’accompagner de membranes de traction à la surface de la rétine, pouvant aller jusqu’au décollement tractionnel.
Qu’est-ce qu’une vitrectomie ?
La vitrectomie est une chirurgie du segment postérieur de l’oeil qui consiste à retirer le vitré (la gelée transparente) et à traiter directement la rétine. Elle se pratique le plus souvent sous anesthésie loco-régionale (oeil endormi, patient éveillé).
À travers de très petites incisions (micro-incisions), le chirurgien introduit :
- une sonde de vitrectomie (pour sectionner et aspirer le vitré) ;
- une fibre lumineuse (pour éclairer la cavité vitréenne) ;
- éventuellement d’autres instruments (pinces, ciseaux, sondes laser).
À la fin de l’intervention, l’oeil est rempli de liquide clair, ou parfois d’un gaz temporaire ou d’une huile de silicone selon les cas.
Quand la rétinopathie diabétique nécessite-t-elle une vitrectomie ?
La vitrectomie n’est pas systématique dans la rétinopathie diabétique. Elle est envisagée dans certaines situations avancées, par exemple :
- hémorragie intra-vitréenne dense qui ne se résorbe pas et empêche de voir la rétine ;
- hémorragies récidivantes malgré un traitement bien conduit ;
- décollement tractionnel de la rétine maculaire ou menaçant la macula ;
- tractions vitréo-rétiniennes importantes avec risque de rupture rétinienne ;
- association à un oedeme maculaire diabétique résistant, lorsque la traction joue un rôle majeur.
En pratique, la vitrectomie est discutée lorsque la vision est fortement compromise ou menacée et que les traitements classiques (photocoagulation, injections intra-vitréennes) ne suffisent plus.
Signes OCT et décision opératoire
L’OCT maculaire et l’imagerie associée jouent un rôle central dans la décision d’opérer. Les éléments suivants sont particulièrement importants :
- traction vitréo-maculaire diabétique : déformation des couches internes, cisaillement ;
- membranes épirétiniennes associées à des plis ou à un décollement tractionnel local ;
- décollement tractionnel maculaire partiel ou total ;
- oedeme maculaire avec composante tractionnelle évidente ;
- évaluation de l’intégrité des couches externes (ELM, zone ellipsoide) pour apprécier le pronostic visuel.
La décision de vitrectomie tient compte à la fois :
- de la clinique (acuité visuelle, retentissement fonctionnel) ;
- de l’imagerie OCT et de l’éventuelle angiographie ;
- de la stabilité du diabète et du contexte général ;
- de l’évolution sous traitement médical bien conduit (laser, IVT).
Comment se déroule une vitrectomie pour rétinopathie diabétique ?
L’intervention se fait en milieu chirurgical spécialisé. Les grandes étapes sont :
1) Mise en place des micro-incisions
Trois petites incisions sont réalisées dans la sclère (blanc de l’oeil) pour introduire les instruments. Elles sont suffisamment fines pour être souvent auto-étanches.
2) Retrait du vitré et des hémorragies
Le vitré est progressivement retiré, en particulier les zones opacifiées par le sang. Cela permet de dégager l’axe visuel et de visualiser la rétine sous-jacente.
3) Traitement des membranes et tractions
Les membranes de traction à la surface de la rétine sont délicatement saisies et sectionnées. L’objectif est de relâcher les tractions qui déforment ou décollent la rétine.
4) Photocoagulation endoculaire
Un laser endoculaire est souvent réalisé pendant la vitrectomie pour compléter ou renforcer la photocoagulation panrétinienne. Cela permet de réduire l’activité des néovaisseaux et de limiter le risque de récidive.
5) Remplissage final de l’oeil
En fin d’intervention, l’oeil est rempli de solution saline, de gaz ou plus rarement d’huile de silicone selon la stabilité de la rétine et le type de décollement traité.
Suites opératoires et convalescence
Après la vitrectomie, un traitement par collyres antibiotiques et anti-inflammatoires est prescrit. Une rougeur, une sensation de corps étranger ou une vision floue sont fréquentes les premiers jours.
En cas de remplissage par gaz intra-oculaire, une bulle sera visible dans le champ visuel et la vision restera partiellement floue jusqu’à sa résorption. Certaines positions peuvent être recommandées selon la localisation des lésions traitées.
La vision s’améliore ensuite progressivement sur plusieurs semaines, parfois plusieurs mois, en fonction de l’état initial de la rétine et de la macula.
Pronostic visuel : que peut-on raisonnablement attendre ?
Le pronostic dépend de plusieurs facteurs :
- ancienneté et sévérité de la rétinopathie diabétique ;
- présence d’un décollement tractionnel maculaire et sa durée ;
- intégrité des couches externes à l’OCT ;
- équilibre du diabète et des facteurs cardiovasculaires ;
- éventuelles pathologies associées (glaucome, DMLA, etc.).
Dans de nombreux cas, la vitrectomie permet au minimum de stabiliser la situation et d’éviter une aggravation majeure. Lorsque les structures maculaires sont encore préservées, une amélioration significative de la vision est possible, mais rarement jusqu’à une vision « parfaite ».
FAQ : vitrectomie et rétinopathie diabétique
Est-ce une chirurgie urgente ?
Tout dépend de la situation. Une prise en charge rapide est nécessaire en cas de décollement tractionnel menaçant la macula, de décollement tractionnel maculaire, d’hémorragie intra-vitréenne massive avec baisse visuelle brutale, ou si l’on suspecte une atteinte sévère sous-jacente (décollement combiné tractionnel-rhegmatogène, traction importante, etc.). D’autres situations peuvent être programmées après optimisation du diabète, du traitement cardiovasculaire et de l’état général.
La vitrectomie guérit-elle la rétinopathie diabétique ?
Non. La vitrectomie traite surtout les complications de la rétinopathie diabétique (hémorragies, membranes fibrovasculaires, tractions, décollement), mais la maladie de fond persiste. Le contrôle du diabète (glycémie, HbA1c), de la tension artérielle et des facteurs de risque cardiovasculaires reste essentiel pour limiter les récidives et protéger l’autre oeil.
Y a-t-il un risque de nouvelle hémorragie après l’opération ?
Oui, des hémorragies récidivantes peuvent survenir, surtout si l’activité néovasculaire reste importante ou si le laser rétinien n’est pas complet. Une photocoagulation panrétinienne bien réalisée, parfois associée à des injections intravitréennes selon le contexte, et une bonne equilibration du diabète réduisent ce risque. Le suivi postopératoire sert justement à détecter rapidement une récidive.
Pourrai-je reprendre mon travail rapidement ?
Cela dépend de votre activité (écran, conduite, travail de précision, port de charges), de l’oeil opéré, et de la présence ou non d’un tamponnement (air/gaz/huile). Une convalescence de quelques jours à quelques semaines est fréquente, et peut être plus longue si la vision met du temps à récupérer (hémorragie dense, macula atteinte, gaz intra-oculaire, chirurgie complexe). La reprise se décide au cas par cas, en fonction de la récupération visuelle et des contraintes professionnelles.
La vitrectomie est-elle douloureuse ?
L’intervention se fait sous anesthésie locale (souvent) ou parfois générale, donc elle n’est pas douloureuse pendant la chirurgie. Les suites peuvent comporter une gêne, une sensation d’oeil « fatigué », de grain de sable ou d’irritation, généralement bien contrôlée par les collyres et des antalgiques simples. Une douleur importante ou croissante doit en revanche faire reconsulter.
Le diabète doit-il être bien équilibré avant l’opération ?
Oui, dans la mesure du possible. Un bon contrôle glycémique (et de la tension artérielle) diminue le risque de complications, favorise la cicatrisation et améliore la stabilité rétinienne. En situation urgente, on n’attend pas toujours un équilibre « parfait », mais on cherche autant que possible à optimiser rapidement l’état général en lien avec le médecin traitant ou le diabétologue.
La vitrectomie empêche-t-elle de faire des injections intravitréennes ensuite ?
Non. Il est tout à fait possible de poursuivre des injections intravitréennes si nécessaire, par exemple en cas d’oedème maculaire diabétique persistant ou récidivant, ou en cas d’activité néovasculaire à contrôler. La vitrectomie et les injections sont des traitements complémentaires, utilisés selon les besoins au cours du suivi.
Peut-on opérer la cataracte en même temps que la vitrectomie ?
Dans certains cas, oui. Une chirurgie combinée cataracte + vitrectomie peut être proposée lorsque la cataracte gêne l’accès à la rétine, quand elle est déjà significative, ou lorsque l’on anticipe une évolution rapide de la cataracte après vitrectomie (surtout chez les patients plus âgés). La décision dépend de l’âge, de la transparence du cristallin, de la complexité rétinienne et des objectifs visuels.
Quand consulter le Dr Julien Gozlan ?
Vous devriez consulter pour une évaluation spécialisée si :
- votre ophtalmologue a mentionné une rétinopathie diabétique proliférante ;
- vous avez présenté une hémorragie intra-vitréenne avec baisse brutale de la vision ;
- on vous a parlé de tractions rétiniennes ou de décollement tractionnel ;
- malgré les lasers et injections, la vision reste très réduite ou continue de se dégrader.
Le Dr Julien Gozlan, au Cabinet Ophtalmologique Paris - Auteuil, réalise un bilan complet de la rétine (fond d’oeil, OCT, imagerie complémentaire) et discute avec vous de l’intérêt d’une vitrectomie et de ses objectifs.
📍 Consultation au Cabinet Ophtalmologique Paris - Auteuil
Le Dr Julien Gozlan vous reçoit au Cabinet Ophtalmologique Paris - Auteuil pour évaluer votre rétinopathie diabétique, interpréter vos examens (OCT, angiographie) et discuter d’un éventuel traitement chirurgical par vitrectomie.
Prendre Rendez-vousPour aller plus loin
- Rétinopathie diabétique : mécanismes, symptômes et dépistage.
- Oedeme maculaire diabétique : rôle des injections intravitréennes.
- Injections intravitréennes (IVT) : déroulement, efficacité et suivi.
- Vitrectomie : principes généraux de la chirurgie du vitré et de la rétine.