A PAMM (Paracentral Acute Middle Maculopathy) é uma afeção retiniana isquémica recentemente individualizada, que afeta as camadas intermédias da retina macular. O Dr. Julien Gozlan, oftalmologista cirurgião especializado em doenças e cirurgia da retina em Paris 16, propõe-lhe um artigo completo sobre esta patologia ainda pouco conhecida. Abordaremos a definição precisa da PAMM, os seus mecanismos fisiopatológicos, os fatores de risco identificados, os sintomas característicos, as modalidades diagnósticas modernas — nomeadamente o OCT e a angio-OCT — bem como a abordagem terapêutica atual e o prognóstico visual a longo prazo.
O que é a PAMM (Paracentral Acute Middle Maculopathy)?
A PAMM foi descrita pela primeira vez em 2013 por Sarraf e colaboradores na revista Retina. Esta entidade corresponde a um evento isquémico agudo que afeta especificamente as camadas intermédias da retina, em particular a camada nuclear interna (INL) e a camada plexiforme interna (IPL). Ao contrário das oclusões vasculares retinianas clássicas que afetam as camadas superficiais (oclusão de ramo venoso ou arterial), a PAMM resulta de uma lesão do plexo capilar profundo da mácula.
Do ponto de vista vascular, a retina é irrigada por duas redes capilares distintas: o plexo superficial e o plexo profundo. A PAMM traduz uma isquemia seletiva do plexo profundo, o que a distingue das outras formas de isquemia retiniana. Esta distinção tornou-se possível graças aos progressos da imagiologia retiniana, em particular o OCT de domínio espetral e a angio-OCT, que permitem uma análise camada a camada da retina com resolução micrométrica.
Causas e fatores de risco da PAMM
A fisiopatologia da PAMM baseia-se numa hipoperfusão aguda do plexo capilar profundo macular. Vários contextos clínicos foram associados a esta patologia na literatura científica (Rahimy et al., Retina, 2015; Chen et al., American Journal of Ophthalmology, 2015):
- Doenças cardiovasculares: hipertensão arterial, aterosclerose, cardiopatias embólicas, antecedentes de acidente vascular cerebral.
- Vasculopatias retinianas: a PAMM pode ocorrer de forma isolada ou estar associada a uma oclusão de ramo arterial retiniano (ORAR), uma oclusão da artéria central da retina, ou ainda a uma retinopatia diabética avançada.
- Estados protrombóticos: distúrbios da coagulação, drepanocitose, síndrome dos anticorpos antifosfolípidos.
- Causas iatrogénicas e tóxicas: alguns casos foram relatados após utilização de vasoconstritores, de cafeína em doses elevadas, ou num contexto perioperatório (cirurgia cardíaca, anestesia geral prolongada).
- Enxaqueca retiniana: casos de PAMM foram descritos em doentes com enxaqueca, sugerindo um possível mecanismo vasospástico.
- Idiopática: num certo número de casos, nenhuma etiologia é encontrada, nomeadamente em indivíduos jovens sem fatores de risco cardiovascular conhecidos.
É importante salientar que a PAMM pode constituir um sinal de alerta revelador de uma patologia vascular sistémica subjacente ainda não diagnosticada. Um estudo cardiovascular completo é, portanto, recomendado aquando da descoberta de uma PAMM (Yu et al., Survey of Ophthalmology, 2018).
Sintomas e diagnóstico da PAMM
Sintomas percecionados pelo doente
A PAMM manifesta-se tipicamente pelo aparecimento súbito de um escotoma paracentral, ou seja, uma mancha escura ou acinzentada no campo visual, situada próximo do ponto de fixação mas sem o atingir diretamente na maioria dos casos. O doente descreve frequentemente uma zona cega ou desfocada, fixa, que surgiu em poucas horas. A acuidade visual central pode estar preservada ou moderadamente diminuída, o que torna por vezes o diagnóstico clínico inicial difícil.
Exame do fundo de olho
No exame biomicroscópico do fundo de olho, a PAMM pode ser muito discreta ou mesmo invisível. Pode por vezes observar-se uma zona de branqueamento retiniano paracentral subtil, mas esta anomalia é frequentemente difícil de detetar sem imagiologia complementar.
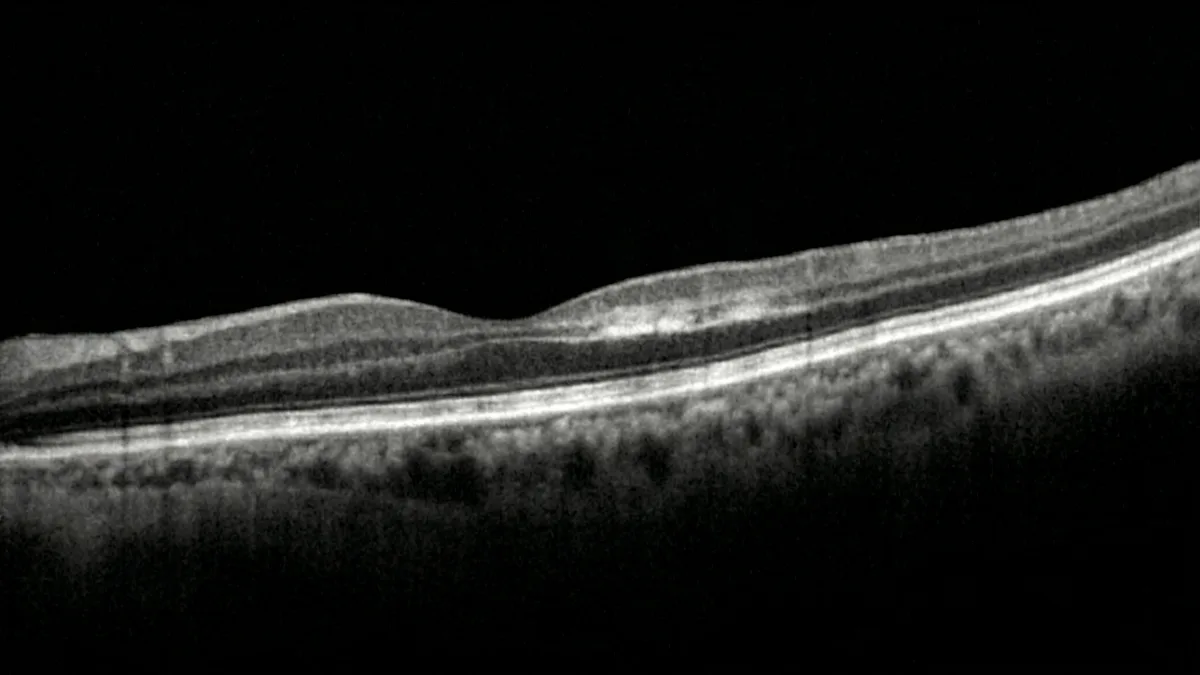
OCT: o exame-chave do diagnóstico
O OCT (tomografia de coerência ótica) é o exame indispensável para confirmar o diagnóstico de PAMM. O sinal característico é uma hiperrefletividade em banda ao nível das camadas nuclear interna e plexiforme interna da retina, correspondendo à isquemia e ao edema citotóxico das células destas camadas. Num estádio mais tardio, esta hiperrefletividade evolui para um adelgaçamento e atrofia da camada nuclear interna, testemunhando a perda celular definitiva (Sarraf et al., Retina, 2013).
Angio-OCT: visualização do plexo profundo
A angio-OCT (OCTA) representa um avanço major na compreensão da PAMM. Este exame não invasivo, sem injeção de produto de contraste, permite visualizar diretamente a diminuição do fluxo sanguíneo ao nível do plexo capilar profundo na zona correspondente ao escotoma. A OCTA confirma assim o mecanismo isquémico profundo e ajuda a diferenciar a PAMM de outras patologias maculares (Nemiroff et al., Retina, 2016).
Abordagem terapêutica e tratamento da PAMM
Até à data, não existe nenhum tratamento específico validado para a PAMM. Nenhum estudo randomizado controlado demonstrou a eficácia de um tratamento curativo. A abordagem terapêutica assenta em vários eixos:
- Estudo etiológico sistémico: pesquisa de fatores de risco cardiovasculares (perfil lipídico, glicemia, tensão arterial, estudo da coagulação, ecocardiograma, eco-Doppler dos troncos supra-aórticos). Este estudo é essencial porque a PAMM pode revelar uma patologia vascular silenciosa que necessita de tratamento urgente.
- Tratamento da causa subjacente: correção dos fatores de risco cardiovasculares, anticoagulação ou antiagregação plaquetária se indicada, tratamento de eventual diabetes ou hipertensão arterial.
- Vigilância oftalmológica regular: controlos por OCT e angio-OCT para acompanhar a evolução das lesões retinianas e detetar uma eventual recidiva ou envolvimento contralateral.
- Sem indicação para injeções intravítreas: ao contrário da DMRI exsudativa tratada por injeções intravítreas de anti-VEGF, a PAMM não é passível deste tipo de tratamento, dado que o mecanismo não é neovascular mas isquémico.
Prognóstico visual e evolução da PAMM
O prognóstico visual da PAMM é variável consoante a extensão e a localização da isquemia. Nas formas limitadas, o escotoma paracentral pode atenuar-se parcialmente com o tempo, embora uma sequela funcional persista frequentemente. A atrofia progressiva da camada nuclear interna, visível no OCT ao longo das semanas, traduz a perda neuronal irreversível.
Segundo as séries publicadas (Rahimy et al., 2015; Nakashima et al., BMC Ophthalmology, 2019), a recuperação da acuidade visual medida é geralmente favorável quando a fóvea é poupada. No entanto, o escotoma paracentral residual pode permanecer incómodo para a leitura e as atividades de precisão. Nas formas associadas a uma oclusão arterial retiniana, o prognóstico depende da extensão global da isquemia.
A PAMM pode igualmente recidivar, nomeadamente em doentes que apresentam fatores de risco vasculares não controlados. Uma vigilância a longo prazo é, portanto, recomendada.
PAMM e diagnóstico diferencial
O diagnóstico de PAMM deve ser distinguido de várias patologias maculares que podem apresentar sintomas semelhantes:
- Neurorretinopatia macular aguda (AMN): entidade próxima mas que afeta as camadas retinianas externas (camada nuclear externa), com sinais no OCT diferentes.
- Oclusão de ramo arterial retiniano: isquemia das camadas superficiais, branqueamento retiniano mais visível no fundo de olho.
- Membrana epirretiniana: causa estrutural diferente, bem visível no OCT.
- Neuropatia ótica: escotoma de origem neurológica, sem anomalia das camadas retinianas internas no OCT.
Perguntas frequentes: PAMM — Questões frequentes dos doentes
A PAMM é uma urgência oftalmológica?
O aparecimento súbito de um escotoma (mancha escura no campo visual) exige uma consulta oftalmológica rápida, idealmente nas 24 a 48 horas seguintes. Embora não exista um tratamento de urgência específico para a PAMM, um exame OCT é indispensável para estabelecer o diagnóstico. Além disso, a PAMM pode ser o sinal revelador de uma patologia vascular sistémica que necessita de abordagem urgente.
A PAMM pode provocar uma perda de visão definitiva?
A PAMM provoca uma isquemia das camadas intermédias da retina que evolui para uma atrofia celular irreversível. O escotoma paracentral residual é frequentemente permanente, mas a acuidade visual central é geralmente preservada se a fóvea não for diretamente atingida. A repercussão funcional varia, portanto, de doente para doente consoante a localização e a extensão da lesão.
Como se diagnostica uma PAMM?
O diagnóstico baseia-se principalmente no OCT (tomografia de coerência ótica), que revela uma hiperrefletividade característica das camadas retinianas intermédias. A angio-OCT complementa o estudo ao visualizar a diminuição do fluxo no plexo capilar profundo. O exame do fundo de olho isolado pode ser insuficiente, pois as anomalias são frequentemente muito discretas na observação direta.
Existe um tratamento para a PAMM?
Atualmente não existe nenhum tratamento curativo validado para a PAMM. A abordagem terapêutica consiste em pesquisar e tratar os fatores de risco vasculares subjacentes (hipertensão, diabetes, distúrbios da coagulação). Um seguimento oftalmológico regular por OCT permite vigiar a evolução das lesões retinianas. Estão em curso investigações para melhor compreender esta patologia e identificar eventuais alvos terapêuticos.
A PAMM pode afetar os dois olhos?
Embora a PAMM seja na maioria das vezes unilateral, foram relatados casos bilaterais na literatura, em particular em doentes que apresentam fatores de risco vasculares sistémicos. Uma vigilância do olho contralateral é, portanto, recomendada durante o seguimento. O estudo cardiovascular completo visa igualmente reduzir o risco de envolvimento do outro olho.
PAMM e condução automóvel: é compatível?
A presença de um escotoma paracentral pode dificultar a condução, em particular para a deteção de obstáculos laterais e a leitura de sinais de trânsito. A compatibilidade com a condução depende da extensão do escotoma e da acuidade visual residual. Um exame de campo visual e uma avaliação pelo seu oftalmologista permitirão determinar se a condução continua a ser autorizada em segurança.
Quando consultar o Dr. Julien Gozlan?
Qualquer aparecimento súbito de uma mancha escura, de um escotoma paracentral ou de uma perturbação visual abrupta deve motivar uma consulta oftalmológica rápida. O Dr. Julien Gozlan, especialista em doenças da retina, dispõe de todo o equipamento de imagiologia (OCT de domínio espetral, angio-OCT) necessário ao diagnóstico preciso da PAMM e das restantes patologias retinianas isquémicas. Se apresenta fatores de risco cardiovasculares (diabetes, hipertensão, antecedentes vasculares), um seguimento retiniano regular é particularmente recomendado para detetar precocemente qualquer lesão do plexo capilar profundo.
📍 Consulta no Consultório Oftalmológico Paris – Auteuil
O Dr. Julien Gozlan recebe-o no Consultório Oftalmológico Paris – Auteuil para o diagnóstico e o seguimento da PAMM e do conjunto das doenças retinianas. Graças a um equipamento técnico de ponta que inclui o OCT e a angio-OCT, acompanha-o com rigor e dedicação na abordagem da sua saúde visual.
Marcar Consulta no DoctolibPara saber mais
- OCT (tomografia de coerência ótica): tudo sobre este exame essencial para a análise das camadas retinianas.
- Angio-OCT: princípio e indicações da imagiologia vascular retiniana sem injeção.
- DMRI: degeneração macular relacionada à idade: causas, diagnóstico e tratamentos desta doença macular frequente.
- Retinopatia diabética: compreender o envolvimento retiniano associado à diabetes e a sua abordagem terapêutica.