L’oedème maculaire diabétique est une complication fréquente du diabète qui touche la macula, portion centrale de la rétine responsable de la vision fine. Il entraîne une vision floue et déformée. Le Dr Julien Gozlan, ophtalmologue au Cabinet Ophtalmologique Paris - Auteuil, explique simplement les causes, le diagnostic par OCT maculaire et les traitements modernes de l’oedème maculaire diabétique.
Qu’est-ce que l’oedème maculaire diabétique ?
L’oedème maculaire diabétique (OMD) correspond à une accumulation de liquide dans l’épaisseur de la rétine centrale. Des capillaires fragilisés fuient, la macula s’épaissit et la vision centrale se brouille. Cette complication peut survenir à tous les stades de la rétinopathie diabétique, parfois très tôt.
Symptômes : quand consulter ?
Les signes les plus courants sont une vision floue centrale, des lignes ondulées (métamorphopsies), des couleurs moins nettes et une difficulté à lire. Chez un patient diabétique, ces symptômes doivent faire évoquer un oedème maculaire diabétique et motiver une consultation rapide, avec réalisation d’un OCT maculaire.
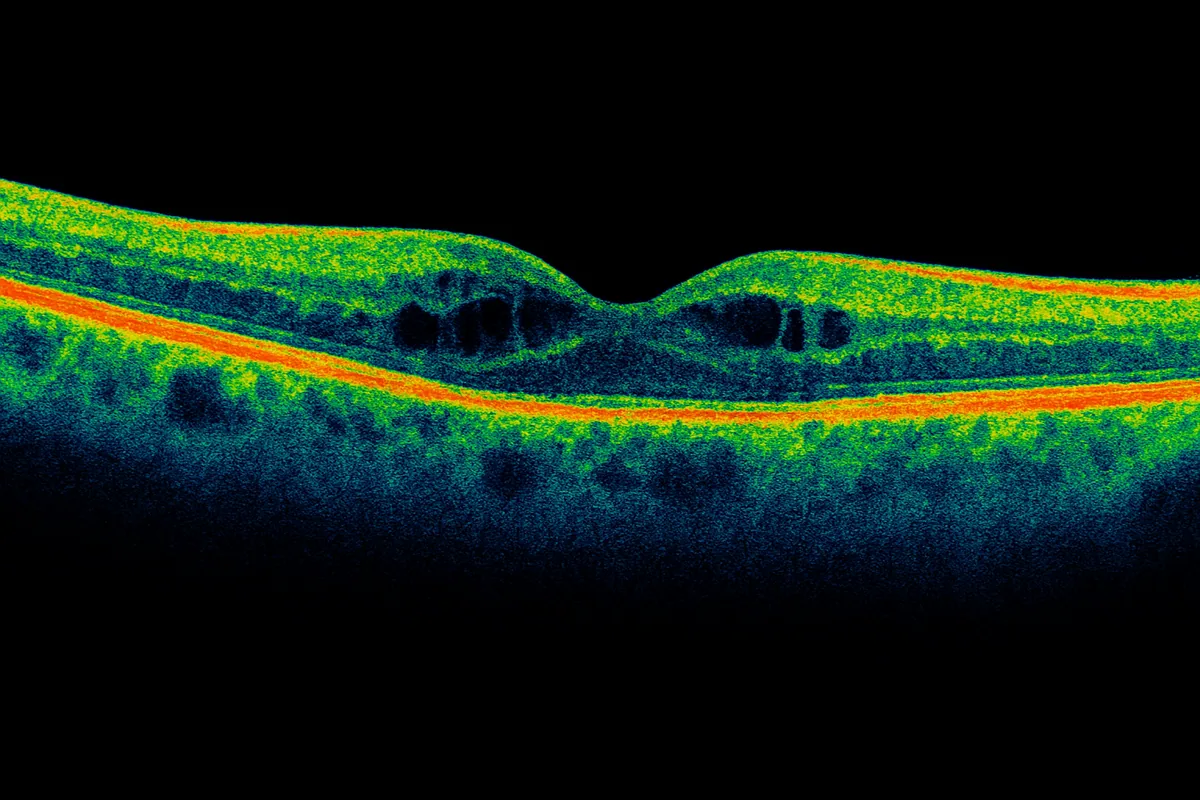
Comment confirme-t-on le diagnostic ?
L’examen clé est l’OCT maculaire, qui montre l’épaississement et les « kystes » intrarétiniens typiques. Parfois, une angiographie à la fluorescéine aide à localiser les fuites. Un examen du fond d’oeil complète l’évaluation et recherche d’autres signes de rétinopathie diabétique.
Causes et facteurs de risque
L’oedème maculaire diabétique résulte surtout d’un déséquilibre glycémique chronique. L’ancienneté du diabète, l’hypertension artérielle, l’hypercholestérolémie et le tabagisme majorent le risque. Améliorer ces paramètres réduit l’apparition et la sévérité de la maladie et protège la macula sur le long terme.
Traitements de l’oedème maculaire diabétique
Injections intravitréennes d'anti-VEGF
Traitement de première intention, les injections intravitréennes (IVT) d’anti-VEGF réduisent la fuite des vaisseaux et assèchent l’oedème maculaire diabétique. Après une phase d’initiation mensuelle, le rythme est personnalisé (treat & extend) selon la vision et l’OCT.
Injections intravitréennes de corticoïdes
Dans certains cas, en cas de réponse insuffisante ou d’inflammation associée, un implant corticoïde à libération prolongée peut stabiliser l’oedème maculaire diabétique. Une surveillance de la pression oculaire est alors nécessaire, comme pour les autres traitements par injections intravitréennes.
Laser maculaire focal
Le laser peut compléter les injections en colmatant des fuites localisées. Indolore, il aide à contrôler l’OMD quand les zones responsables sont bien identifiées à l’angiographie et à l’OCT maculaire.
Equilibre général et suivi
L’efficacité du traitement repose aussi sur un bon équilibre du diabète (hémoglobine glyquée ou HbA1c), la correction d'une hypertension artérielle et des lipides, et l’arrêt du tabac. Ces mesures diminuent le risque d’oedème maculaire diabétique et améliorent la stabilité de la vision. Pour des informations complémentaires sur le diabète au quotidien, vous pouvez également consulter la Fédération Française des Diabétiques.
Pronostic et organisation du suivi
Pris tôt, un oedème maculaire diabétique se stabilise le plus souvent et peut s’améliorer. Le nombre d’injections intravitréennes varie selon les patients. Des contrôles réguliers par OCT et mesure de la vision guident la fréquence des traitements afin de maintenir la meilleure vision possible au quotidien.
Conseils pratiques pour limiter les rechutes
Surveillez votre vision à domicile (par exemple avec une grille d’Amsler), un oeil à la fois, et consultez en urgence en cas de baisse brutale, tache centrale ou déformation majeure. Tenez un carnet d’injections (dates, oeil traité) et anticipez vos rendez-vous. Côté hygiène de vie : objectif d’hémoglobine glyquée (HbA1c) fixé par votre diabétologue, contrôle de la tension artérielle et du cholestérol, alimentation équilibrée et arrêt du tabac. Ces habitudes renforcent les effets du traitement.
FAQ : questions fréquentes sur l’oedème maculaire diabétique
Un oedème maculaire diabétique peut-il disparaître sans traitement ?
Il arrive qu’un oedème maculaire diabétique fluctue avec l’équilibre du diabète et de la tension artérielle, mais une disparition complète et durable sans traitement spécifique reste peu fréquente lorsque l’oedème est bien constitué. Dans la pratique, des injections intravitréennes et parfois un laser sont souvent nécessaires pour protéger la macula. Miser uniquement sur l’équilibre général fait perdre un temps précieux pour la vision centrale, surtout si la baisse visuelle est déjà nette ou si l’OCT montre un oedème important.
À partir de quel stade faut-il commencer les injections intravitréennes ?
La décision ne repose pas uniquement sur le chiffre d’acuité visuelle. On tient compte de la gêne ressentie (lecture, conduite, travail sur écran), de l’épaisseur maculaire sur l’OCT et de l’aspect de la rétine (fuites importantes, kystes, atteinte d’un ou des deux yeux). Un oedème modéré chez un patient très peu gêné peut parfois être surveillé de façon rapprochée, alors qu’un oedème plus marqué ou rapidement évolutif justifie des injections intravitréennes précoces pour limiter la perte de vision à long terme. La stratégie est donc personnalisée après examen complet.
Pourrai-je continuer à conduire et à travailler avec un oedème maculaire diabétique ?
Beaucoup de patients conservent une vision suffisante pour la vie quotidienne, surtout si l’autre oeil voit bien et si l’oedème est pris en charge rapidement. La conduite et le travail restent possibles tant que la vision respecte les critères légaux et de sécurité. En revanche, certains métiers très exigeants visuellement (conduite professionnelle, travaux de précision, surveillance d’écrans nombreux) peuvent nécessiter des aménagements temporaires. Votre ophtalmologue apprécie au cas par cas la compatibilité entre votre vision, votre traitement et votre activité professionnelle ou la conduite régulière de véhicules.
Les injections pour oedème maculaire diabétique sont-elles longtemps nécessaires ?
Le plus souvent, il ne s’agit pas d’un traitement « en une fois ». Après quelques injections intravitréennes rapprochées, le rythme est adapté en fonction de l’OCT maculaire et de la stabilité de la vision. Chez certains patients, les intervalles peuvent être progressivement allongés jusqu’à plusieurs mois, voire une suspension temporaire si l’oedème reste silencieux. Chez d’autres, une surveillance à long terme avec des injections ponctuelles reste nécessaire. L’objectif est d’ajuster le nombre d’injections au strict nécessaire pour garder la macula la plus sèche possible, en limitant les contraintes pour le patient.
Un bon équilibre du diabète peut-il diminuer le nombre d’injections ?
Oui, un meilleur contrôle glycémique (HbA1c proche de l’objectif fixé avec votre diabétologue), associé à une tension artérielle et un cholestérol bien équilibrés, contribue à stabiliser la rétine. Cela ne remplace pas les traitements oculaires, mais permet souvent de réduire la fréquence des poussées d’oedème et donc, à long terme, le nombre d’injections nécessaires. En pratique, les meilleures évolutions sont observées chez les patients qui combinent un suivi ophtalmologique rigoureux, des injections bien suivies et une prise en charge générale sérieuse de leur diabète et des facteurs cardiovasculaires.
L’oedème maculaire diabétique touche-t-il les deux yeux de la même façon ?
Les deux yeux ne sont pas toujours atteints au même moment, ni avec la même intensité. Certains patients développent un oedème maculaire diabétique d’un seul côté pendant plusieurs années, d’autres voient apparaître un oedème dans le second oeil plus précocement. C’est pourquoi, même si un seul oeil est traité, l’autre doit être surveillé régulièrement par fond d’oeil et OCT. L’avantage du diagnostic précoce dans l’oeil encore peu gêné est de pouvoir commencer un traitement avant qu’une baisse visuelle importante ne s’installe.
Quelles différences avec un oedème maculaire d’autre origine (veine, chirurgie, etc.) ?
L’oedème maculaire diabétique s’inscrit dans un contexte de rétinopathie diabétique et de maladie générale chronique. Son traitement doit donc toujours tenir compte du diabète de fond et de l’état vasculaire général. À l’inverse, un oedème maculaire après occlusion veineuse, après chirurgie ou lié à une autre inflammation ne repose pas sur les mêmes mécanismes et ne s’accompagne pas des mêmes risques systémiques. Les images OCT peuvent se ressembler, mais le contexte clinique, le type de suivi et parfois le choix du traitement (type de molécule, rythme de surveillance) ne sont pas tout à fait superposables. D’où l’importance d’un diagnostic précis et d’une stratégie personnalisée pour chaque patient.
📍 Consultation au Cabinet Ophtalmologique Paris - Auteuil
Le Dr Julien Gozlan propose un bilan complet et un plan de traitement personnalisé de l’oedème maculaire diabétique : OCT maculaire, injections intravitréennes et suivi régulier.
Prendre Rendez-vousPour aller plus loin
- Rétinopathie diabétique : comprendre les lésions et la prévention.
- Injections intravitréennes : déroulement, efficacité, suivi.