Le laser rétinien (ou photocoagulation rétinienne) est un traitement majeur en ophtalmologie pour protéger la rétine et prévenir certaines complications graves, comme le décollement de rétine ou la perte visuelle liée au diabète ou aux occlusions veineuses rétiniennes. Il ne “répare” pas tout, mais permet souvent de stabiliser la situation et de limiter les risques d’aggravation. Le Dr Julien Gozlan, ophtalmologue à Paris 16, explique les indications de ce traitement, le déroulement pratique des séances, les effets attendus et les précautions à connaître.
Qu’est-ce que le laser rétinien ?
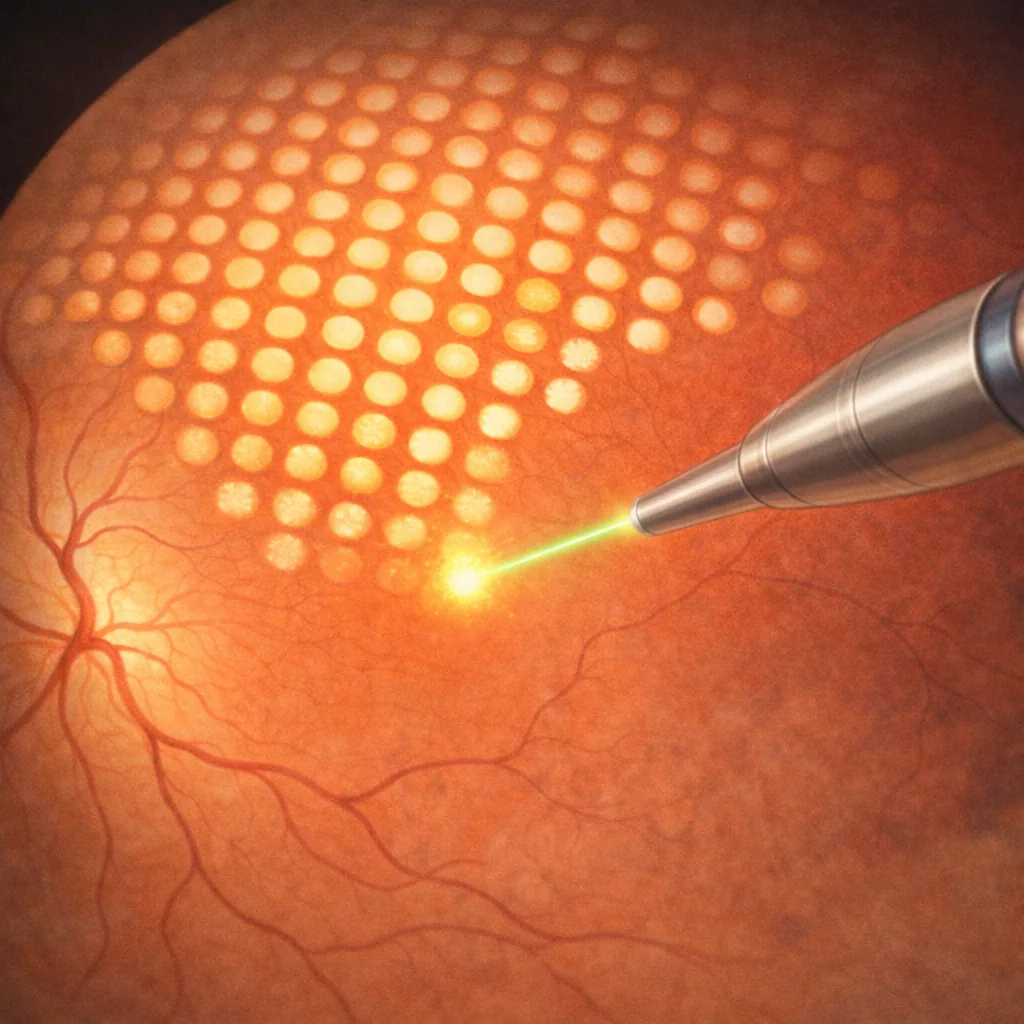
Le laser rétinienne consiste à appliquer, sur certaines zones de la rétine, des impacts de lumière très focalisés. L’énergie lumineuse est transformée en chaleur, ce qui crée de petites adhérences cicatricielles ou modifie le métabolisme des tissus rétiniens.
L’objectif n’est pas d’“améliorer” la vision comme une paire de lunettes, mais de stabiliser la rétine :
- en renforçant certaines zones fragiles (déchirures, dégénérescences) ;
- en diminuant l’ischémie (manque d’oxygène) dans des rétinopathies graves, comme la rétinopathie diabétique ;
- en traitant un oedème maculaire dans certaines indications bien précises.
Il existe différents schémas de traitement laser (focal, en grille, panrétinien), adaptés à chaque pathologie et à chaque topographie lésionnelle.
Principales indications de la photocoagulation rétinienne
Les situations les plus fréquentes où le laser rétinien peut être proposée sont :
- Rétinopathie diabétique proliférante ou sévère : la photocoagulation panrétinienne réduit l’ischémie et fait régresser les néovaisseaux anormaux.
- Oedème maculaire diabétique ou après occlusion veineuse rétinienne centrale (OVCR) ou branchée (OBVR), dans certains cas sélectionnés.
- Déchirures de la rétine ou décollement de rétine débutant : barrage autour de la lésion pour prévenir l’extension.
- Dégénérescences périphériques à risque (palissadiques, en givre, etc.) chez des patients très myopes ou avec antécédents de décollement de rétine.
- Certaines formes de rétinopathies ischémiques (occlusions veineuses étendues, ischémies périphériques) pour réduire le risque de néovaisseaux.
Le choix du traitement se fait toujours au cas par cas, après examen complet de la rétine et analyse des examens d’imagerie (fond d’oeil, OCT maculaire, angiographie, etc.).
Comment se déroule une séance de laser rétinien ?
La plupart des séances se déroulent en ambulatoire, au cabinet ou en clinique, sans hospitalisation. En pratique :
- des collyres dilatants sont instillés pour élargir la pupille ;
- un anesthésique local en gouttes est posé pour rendre la surface de l’oeil insensible ;
- une lentille de contact spéciale est parfois placée sur l’oeil, avec un gel, pour mieux focaliser le faisceau lumineux sur la rétine.
Le patient est installé devant une lampe à fente, comme pour un examen classique, mais l’ophtalmologiste utilise un embout de traitement couplé à la lampe. La durée varie généralement de 10 à 30 minutes selon le type de traitement et le nombre d’impacts.
Pendant la séance, on peut percevoir des éclairs lumineux et, parfois, une légère sensation de picotement ou de chaleur. La plupart des patients décrivent un geste impressionnant mais supportable, avec un inconfort transitoire plus qu’une véritable douleur.
Traitements au laser rétinien : les grands types
Photocoagulation panrétinienne (rétinopathie diabétique, ischémies)
La photocoagulation panrétinienne consiste à appliquer de nombreux impacts lumineux sur la rétine périphérique, en épargnant la macula. Elle est principalement utilisée dans les formes sévères de rétinopathie diabétique ou certaines occlusions veineuses ischémiques.
Ce traitement permet de réduire l’ischémie et donc de faire régresser les néovaisseaux, diminuant le risque d’hémorragie intra-vitréenne ou de glaucome néovasculaire. Il peut parfois être réalisé en plusieurs séances, espacées de quelques jours ou semaines.
Photocoagulation laser focale ou en grille (oedème maculaire)
Dans certains oedèmes maculaires (diabétiques ou secondaires à une occlusion veineuse), un traitement par photocoagulation peut être proposé :
- le traitement focal cible des points de fuite précis près de la macula ;
- la photocoagulation en grille applique des impacts multiples dans une zone oedémateuse plus diffuse.
Aujourd’hui, cette stratégie est souvent combinée, ou parfois remplacée, par les injections intravitréennes (IVT), notamment les anti-VEGF. Le choix dépend de la localisation de l’oedème, de son importance et des recommandations en vigueur.
Barrage laser des déchirures de la rétine
En présence d’une déchirure de la rétine, la photocoagulation permet de réaliser un barrage rétinien : une couronne d’impacts autour de la lésion. Cela crée une zone de cicatrice adhérente qui “colle” la rétine à la paroi de l’oeil, réduisant le risque que du liquide ne s’infiltre et provoque un décollement de rétine.
Le traitement peut être fait en une ou plusieurs séances selon la visibilité, la tolérance du patient et la réaction de la rétine.
Suites, efficacité et limites du laser rétinien
Après une photocoagulation rétinienne, la vision peut être temporairement floue, surtout en raison de la dilatation, de l’éblouissement et parfois d’un léger oedème rétinien. Des maux de tête ou une sensation d’oeil fatigué sont possibles.
Les effets attendus sont :
- en cas de rétinopathie proliférante : régression des néovaisseaux et diminution du risque d’hémorragie ou de glaucome néovasculaire ;
- en cas de déchirure : stabilisation de la rétine et prévention du décollement ;
- en cas d’oedème maculaire (indications spécifiques) : réduction de l’oedème ou complément d’un traitement par injections.
Cette technique a toutefois des limites :
- elle ne permet pas toujours de récupérer une vision déjà fortement altérée ;
- des compléments de traitement (nouvelles séances, IVT, chirurgie) peuvent être nécessaires ;
- elle peut, selon l’indication, entraîner une réduction du champ visuel ou des scotomes périphériques perceptibles dans l’obscurité.
Risques et effets secondaires possibles
Ce geste est maîtrisé et largement utilisé, mais comme tout acte médical, il comporte des risques, rares mais possibles :
- gêne visuelle temporaire, éblouissement, vision brouillée quelques heures ;
- petites hémorragies rétiniennes ou vitréennes localisées ;
- diminution du champ visuel périphérique après traitement panrétinien étendu ;
- rares atteintes maculaires si un impact arrive trop près de la fovéa ;
- très rarement, aggravation transitoire de l’oedème maculaire.
Une information détaillée est donnée avant le geste, avec une évaluation du rapport bénéfice / risque selon votre situation.
Conseils pratiques avant et après un laser rétinien
Quelques recommandations utiles pour les patients devant bénéficier d’une photocoagulation rétinienne :
- venir de préférence accompagné(e), car la vision peut être floue après la dilatation ;
- prévenir l’ophtalmologiste de tout traitement général (anticoagulants, antidiabétiques, etc.) et de vos antécédents médicaux ;
- après la séance, éviter de conduire immédiatement, surtout de nuit ;
- respecter les collyres prescrits après le traitement (anti-inflammatoires, larmes artificielles, etc.) ;
- consulter en urgence en cas de baisse brutale de vision, apparition d’un voile noir, de flashs intenses ou de douleur importante.
FAQ : laser et rétine
Le laser rétinien est-il douloureux ?
La plupart des patients le décrivent comme un geste supportable. L’oeil est anesthésié par des gouttes, ce qui évite la douleur franche. On peut ressentir des picotements, une chaleur ou une fatigue oculaire, parfois quelques impacts un peu plus sensibles, mais la séance reste en général bien tolérée. En cas d’inconfort important, il ne faut pas hésiter à le signaler pendant le traitement pour adapter le déroulement ou le rythme des impacts.
Combien de séances sont nécessaires ?
Tout dépend de la pathologie rétinienne. Un barrage de déchirure peut parfois être réalisé en une seule séance, alors qu’une photocoagulation panrétinienne pour rétinopathie diabétique sévère nécessite souvent plusieurs séances espacées de quelques jours ou semaines. L’ophtalmologiste précise dès le départ le schéma prévu, qui pourra être ajusté en fonction de l’évolution.
Peut-on conduire après une séance ?
Juste après la séance, la vision est souvent floue à cause de la dilatation et de l’éblouissement. Il est donc recommandé de ne pas conduire immédiatement, en particulier de nuit ou sur de longs trajets. En règle générale, la vision fonctionnelle revient dans les heures qui suivent. La reprise de la conduite se fait lorsque vous vous sentez visuellement à l’aise et en sécurité, en respectant les conseils donnés au cabinet.
Le laser remplace-t-il les injections intravitréennes ?
Non, ce sont des traitements complémentaires. Dans de nombreuses pathologies (diabète, occlusions veineuses, DMLA), les IVT sont le traitement de référence pour l’oedème maculaire, tandis que la photocoagulation traite plutôt les zones ischémiques ou les déchirures rétiniennes. Selon les cas, on peut proposer l’un, l’autre, ou une association des deux pour optimiser le résultat visuel et stabiliser la rétine.
Le laser peut-il faire perdre de la vision ?
Dans certains cas, il peut exister une réduction du champ visuel périphérique ou une moins bonne vision en ambiance très sombre. Cependant, ce traitement est proposé lorsque le risque naturel de la maladie (hémorragie, décollement, glaucome néovasculaire) est plus grave que ce retentissement périphérique. L’objectif reste de préserver la vision centrale et d’éviter des complications beaucoup plus sévères pour la vue.
Quelle est la différence entre laser rétinien et YAG ?
Le laser rétinien vise la rétine pour traiter des déchirures, des rétinopathies ou des oedèmes, en créant de petites brûlures contrôlées. Le laser YAG, lui, est utilisé principalement pour la capsulotomie après chirurgie de la cataracte (cataracte “secondaire”) ou pour certaines iridotomies dans le glaucome à angle fermé. Il n’agit pas sur la rétine mais sur d’autres structures de l’oeil. Ce sont donc deux technologies et deux indications très différentes.
Y a-t-il des précautions particulières avec les anticoagulants ou le diabète ?
Les traitements par anticoagulants ou antiagrégants ne sont pas une contre-indication. Ils peuvent favoriser de petites hémorragies superficielles, mais sans gravité le plus souvent. En revanche, un diabète mal équilibré augmente le risque de rétinopathie et justifie un suivi rapproché. Avant une photocoagulation importante (panrétinienne, par exemple), il est préférable d’optimiser autant que possible l’équilibre glycémique en lien avec le médecin traitant ou le diabétologue.
Quand consulter le Dr Julien Gozlan ?
Vous pouvez demander un avis si l’on vous a parlé de rétinopathie diabétique, d’occlusion veineuse rétinienne, de déchirure de la rétine, ou si un laser rétinien vous a été proposé et que vous souhaitez un deuxième avis ou des explications détaillées sur l’intérêt du traitement.
Le Dr Julien Gozlan, ophtalmologue à Paris 16, réalise un examen complet du fond d’oeil et des examens d’imagerie adaptés (OCT, angiographie, échographie si besoin), puis discute avec vous des différents traitements envisageables, en fonction de votre situation visuelle et générale.
📍 Consultation au Cabinet Ophtalmologique Paris - Auteuil
Le Dr Julien Gozlan vous reçoit au Cabinet Ophtalmologique Paris - Auteuil pour évaluer l’état de votre rétine, confirmer ou non l’indication de traitement et construire avec vous un plan de suivi personnalisé.
Prendre Rendez-vousPour aller plus loin
- Rétinopathie diabétique : stades, symptômes et traitements.
- Décollement de rétine : signes d’alerte et prise en charge chirurgicale.
- OCT maculaire : imagerie de référence pour l’analyse de la rétine.
- Injections intravitréennes (IVT) : rôle des anti-VEGF et corticoïdes dans les maladies rétiniennes.