La PAMM (Paracentral Acute Middle Maculopathy) est une affection rétinienne ischémique récemment individualisée, touchant les couches intermédiaires de la rétine maculaire. Le Dr Julien Gozlan, ophtalmologiste chirurgien spécialisé en maladies et chirurgie de la rétine à Paris 16, vous propose un article complet sur cette pathologie encore méconnue. Nous aborderons la définition précise de la PAMM, ses mécanismes physiopathologiques, les facteurs de risque identifiés, les symptômes caractéristiques, les modalités diagnostiques modernes — notamment l'OCT et l'OCT-angiographie — ainsi que la prise en charge actuelle et le pronostic visuel à long terme.
Qu'est-ce que la PAMM (Paracentral Acute Middle Maculopathy) ?
La PAMM a été décrite pour la première fois en 2013 par Sarraf et collaborateurs dans la revue Retina. Cette entité correspond à un événement ischémique aigu affectant spécifiquement les couches intermédiaires de la rétine, en particulier la couche nucléaire interne (INL) et la couche plexiforme interne (IPL). Contrairement aux occlusions vasculaires rétiniennes classiques qui touchent les couches superficielles (occlusion de branche veineuse ou artérielle), la PAMM résulte d'une atteinte du plexus capillaire profond de la macula.
Sur le plan vasculaire, la rétine est alimentée par deux réseaux capillaires distincts : le plexus superficiel et le plexus profond. La PAMM traduit une ischémie sélective du plexus profond, ce qui la distingue des autres formes d'ischémie rétinienne. Cette distinction est devenue possible grâce aux progrès de l'imagerie rétinienne, en particulier l'OCT spectral domain et l'OCT-angiographie, qui permettent une analyse couche par couche de la rétine avec une résolution micrométrique.
Causes et facteurs de risque de la PAMM
La physiopathologie de la PAMM repose sur une hypoperfusion aiguë du plexus capillaire profond maculaire. Plusieurs contextes cliniques ont été associés à cette pathologie dans la littérature scientifique (Rahimy et al., Retina, 2015 ; Chen et al., American Journal of Ophthalmology, 2015) :
- Maladies cardiovasculaires : hypertension artérielle, athérosclérose, cardiopathies emboligènes, antécédents d'accident vasculaire cérébral.
- Vasculopathies rétiniennes : la PAMM peut survenir de manière isolée ou être associée à une occlusion de branche artérielle rétinienne (OBAR), une occlusion de l'artère centrale de la rétine, ou encore une rétinopathie diabétique avancée.
- États prothrombotiques : troubles de la coagulation, drépanocytose, syndrome des antiphospholipides.
- Causes iatrogènes et toxiques : certains cas ont été rapportés après utilisation de vasoconstricteurs, de caféine à haute dose, ou dans un contexte péri-opératoire (chirurgie cardiaque, anesthésie générale prolongée).
- Migraine rétinienne : des cas de PAMM ont été décrits chez des patients migraineux, suggérant un possible mécanisme vasospastique.
- Idiopathique : dans un certain nombre de cas, aucune étiologie n'est retrouvée, notamment chez des sujets jeunes sans facteur de risque cardiovasculaire connu.
Il est important de souligner que la PAMM peut constituer un signal d'alerte révélateur d'une pathologie vasculaire systémique sous-jacente non encore diagnostiquée. Un bilan cardiovasculaire complet est donc recommandé lors de la découverte d'une PAMM (Yu et al., Survey of Ophthalmology, 2018).
Symptômes et diagnostic de la PAMM
Symptômes ressentis par le patient
La PAMM se manifeste typiquement par l'apparition brutale d'un scotome paracentral, c'est-à-dire une tache sombre ou grisâtre dans le champ de vision, située à proximité du point de fixation mais ne le touchant pas directement dans la plupart des cas. Le patient décrit souvent une zone aveugle ou floue, fixe, apparue en quelques heures. L'acuité visuelle centrale peut être conservée ou modérément diminuée, ce qui rend parfois le diagnostic clinique initial difficile.
Examen du fond d'œil
À l'examen biomicroscopique du fond d'œil, la PAMM peut être très discrète voire invisible. On peut parfois observer une zone de blanchiment rétinien paracentral subtil, mais cette anomalie est souvent difficile à détecter sans imagerie complémentaire.
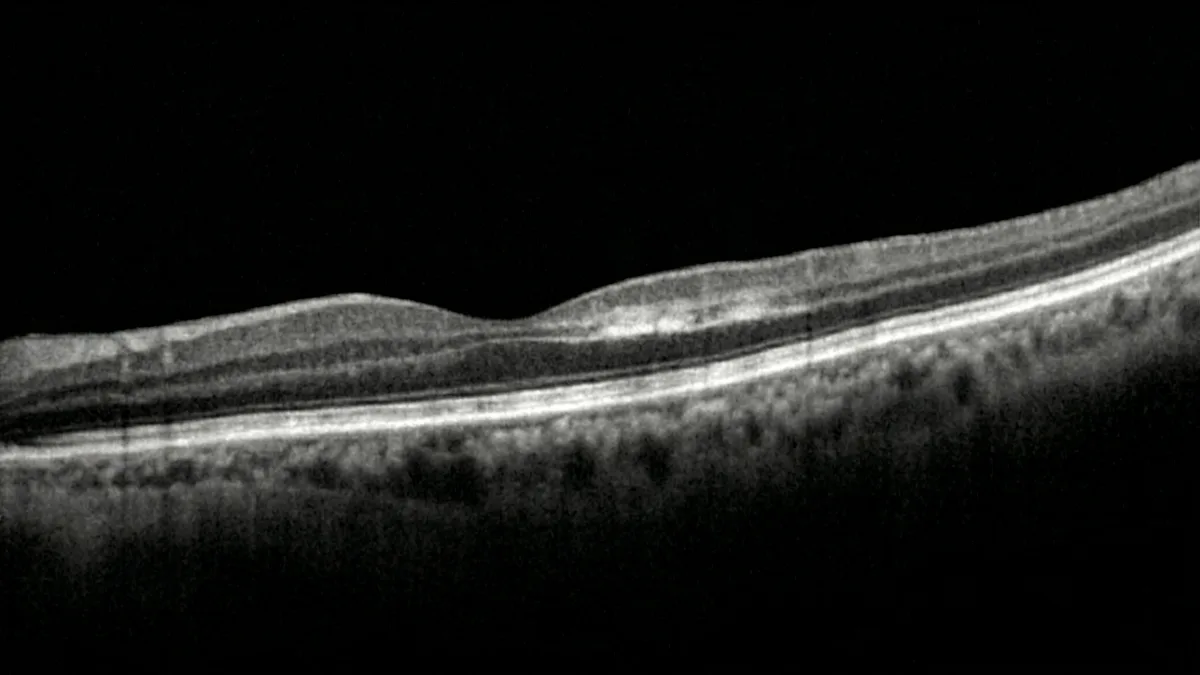
OCT : l'examen clé du diagnostic
L'OCT (tomographie par cohérence optique) est l'examen indispensable pour confirmer le diagnostic de PAMM. Le signe caractéristique est une hyperréflectivité en bande au niveau des couches nucléaire interne et plexiforme interne de la rétine, correspondant à l'ischémie et à l'œdème cytotoxique des cellules de ces couches. À un stade plus tardif, cette hyperréflectivité évolue vers un amincissement et une atrophie de la couche nucléaire interne, témoignant de la perte cellulaire définitive (Sarraf et al., Retina, 2013).
OCT-angiographie : visualisation du plexus profond
L'OCT-angiographie (OCTA) représente une avancée majeure dans la compréhension de la PAMM. Cet examen non invasif, sans injection de produit de contraste, permet de visualiser directement la diminution du flux sanguin au niveau du plexus capillaire profond dans la zone correspondant au scotome. L'OCTA confirme ainsi le mécanisme ischémique profond et aide à différencier la PAMM d'autres pathologies maculaires (Nemiroff et al., Retina, 2016).
Prise en charge et traitement de la PAMM
À ce jour, il n'existe pas de traitement spécifique validé de la PAMM. Aucune étude randomisée contrôlée n'a démontré l'efficacité d'un traitement curatif. La prise en charge repose sur plusieurs axes :
- Bilan étiologique systémique : recherche de facteurs de risque cardiovasculaires (bilan lipidique, glycémie, tension artérielle, bilan de coagulation, échographie cardiaque, écho-Doppler des troncs supra-aortiques). Ce bilan est essentiel car la PAMM peut révéler une pathologie vasculaire silencieuse nécessitant un traitement urgent.
- Traitement de la cause sous-jacente : correction des facteurs de risque cardiovasculaires, anticoagulation ou antiagrégation plaquettaire si indiqué, prise en charge d'un éventuel diabète ou d'une hypertension artérielle.
- Surveillance ophtalmologique régulière : contrôles en OCT et OCT-angiographie pour suivre l'évolution des lésions rétiniennes et détecter une éventuelle récidive ou une atteinte controlatérale.
- Pas d'indication aux injections intravitréennes : contrairement à la DMLA humide traitée par injections intravitréennes d'anti-VEGF, la PAMM ne relève pas de ce type de traitement car le mécanisme n'est pas néovasculaire mais ischémique.
Pronostic visuel et évolution de la PAMM
Le pronostic visuel de la PAMM est variable selon l'étendue et la localisation de l'ischémie. Dans les formes limitées, le scotome paracentral peut s'atténuer partiellement avec le temps, bien qu'une séquelle fonctionnelle persiste souvent. L'atrophie progressive de la couche nucléaire interne, visible en OCT au fil des semaines, traduit la perte neuronale irréversible.
Selon les séries publiées (Rahimy et al., 2015 ; Nakashima et al., BMC Ophthalmology, 2019), la récupération de l'acuité visuelle mesurée est généralement favorable lorsque la fovéa est épargnée. Cependant, le scotome paracentral résiduel peut rester gênant pour la lecture et les activités de précision. Dans les formes associées à une occlusion artérielle rétinienne, le pronostic dépend de l'étendue globale de l'ischémie.
La PAMM peut également récidiver, notamment chez les patients présentant des facteurs de risque vasculaires non contrôlés. Une surveillance au long cours est donc recommandée.
PAMM et diagnostic différentiel
Le diagnostic de PAMM doit être distingué de plusieurs pathologies maculaires pouvant présenter des symptômes similaires :
- Acute Macular Neuroretinopathy (AMN) : entité proche mais touchant les couches rétiniennes externes (couche nucléaire externe), avec des signes OCT différents.
- Occlusion de branche artérielle rétinienne : ischémie des couches superficielles, blanchiment rétinien plus visible au fond d'œil.
- Membrane épirétinienne : cause structurelle différente, bien visible en OCT.
- Neuropathie optique : scotome d'origine neurologique, sans anomalie des couches rétiniennes internes à l'OCT.
FAQ : PAMM — Questions fréquentes des patients
La PAMM est-elle une urgence ophtalmologique ?
L'apparition brutale d'un scotome (tache sombre dans le champ visuel) nécessite une consultation ophtalmologique rapide, idéalement dans les 24 à 48 heures. Bien qu'il n'existe pas de traitement d'urgence spécifique de la PAMM, un examen OCT est indispensable pour poser le diagnostic. De plus, la PAMM peut être le signe révélateur d'une pathologie vasculaire systémique nécessitant une prise en charge urgente.
La PAMM peut-elle entraîner une perte de vision définitive ?
La PAMM provoque une ischémie des couches intermédiaires de la rétine qui évolue vers une atrophie cellulaire irréversible. Le scotome paracentral résiduel est souvent permanent, mais l'acuité visuelle centrale est généralement préservée si la fovéa n'est pas directement atteinte. Le retentissement fonctionnel varie donc d'un patient à l'autre selon la localisation et l'étendue de la lésion.
Comment diagnostique-t-on une PAMM ?
Le diagnostic repose principalement sur l'OCT (tomographie par cohérence optique), qui montre une hyperréflectivité caractéristique des couches rétiniennes intermédiaires. L'OCT-angiographie complète le bilan en visualisant la diminution du flux dans le plexus capillaire profond. L'examen du fond d'œil seul peut être insuffisant car les anomalies sont souvent très discrètes à l'observation directe.
Existe-t-il un traitement pour la PAMM ?
Il n'existe actuellement aucun traitement curatif validé pour la PAMM. La prise en charge consiste à rechercher et traiter les facteurs de risque vasculaires sous-jacents (hypertension, diabète, troubles de la coagulation). Un suivi ophtalmologique régulier par OCT permet de surveiller l'évolution des lésions rétiniennes. Des recherches sont en cours pour mieux comprendre cette pathologie et identifier d'éventuelles cibles thérapeutiques.
La PAMM peut-elle toucher les deux yeux ?
Bien que la PAMM soit le plus souvent unilatérale, des cas bilatéraux ont été rapportés dans la littérature, en particulier chez les patients présentant des facteurs de risque vasculaires systémiques. Une surveillance de l'œil controlatéral est donc recommandée lors du suivi. Le bilan cardiovasculaire complet vise également à réduire le risque d'atteinte de l'autre œil.
PAMM et conduite automobile : est-ce compatible ?
La présence d'un scotome paracentral peut gêner la conduite, en particulier pour la détection des obstacles latéraux et la lecture des panneaux. La compatibilité avec la conduite dépend de l'étendue du scotome et de l'acuité visuelle résiduelle. Un examen du champ visuel et une évaluation par votre ophtalmologiste permettront de déterminer si la conduite reste autorisée en toute sécurité.
Quand consulter le Dr Julien Gozlan ?
Toute apparition soudaine d'une tache sombre, d'un scotome paracentral ou d'une gêne visuelle brutale doit motiver une consultation ophtalmologique rapide. Le Dr Julien Gozlan, spécialiste des maladies de la rétine, dispose de l'ensemble des équipements d'imagerie (OCT spectral domain, OCT-angiographie) nécessaires au diagnostic précis de la PAMM et des autres pathologies rétiniennes ischémiques. Si vous présentez des facteurs de risque cardiovasculaires (diabète, hypertension, antécédents vasculaires), un suivi rétinien régulier est particulièrement recommandé pour détecter précocement toute atteinte du plexus capillaire profond.
📍 Consultation au Cabinet Ophtalmologique Paris – Auteuil
Le Dr Julien Gozlan vous reçoit au Cabinet Ophtalmologique Paris – Auteuil pour le diagnostic et le suivi de la PAMM et de l'ensemble des maladies rétiniennes. Grâce à un plateau technique de pointe incluant l'OCT et l'OCT-angiographie, il vous accompagne avec rigueur et bienveillance dans la prise en charge de votre santé visuelle.
Prendre Rendez-vous sur DoctolibPour aller plus loin
- OCT (tomographie par cohérence optique) : tout savoir sur cet examen essentiel pour l'analyse des couches rétiniennes.
- OCT-angiographie : principe et indications de l'imagerie vasculaire rétinienne sans injection.
- DMLA : dégénérescence maculaire liée à l'âge : causes, diagnostic et traitements de cette maladie maculaire fréquente.
- Rétinopathie diabétique : comprendre l'atteinte rétinienne liée au diabète et sa prise en charge.