La PAMM (maculopatía aguda media paracentral) es una afección retiniana isquémica recientemente individualizada, que afecta las capas intermedias de la retina macular. El Dr. Julien Gozlan, oftalmólogo cirujano especializado en enfermedades y cirugía de la retina en París 16, le ofrece un artículo completo sobre esta patología aún poco conocida. Abordaremos la definición precisa de la PAMM, sus mecanismos fisiopatológicos, los factores de riesgo identificados, los síntomas característicos, las modalidades diagnósticas modernas — en particular la OCT y la angio-OCT — así como el manejo actual y el pronóstico visual a largo plazo.
¿Qué es la PAMM (maculopatía aguda media paracentral)?
La PAMM fue descrita por primera vez en 2013 por Sarraf y colaboradores en la revista Retina. Esta entidad corresponde a un evento isquémico agudo que afecta específicamente las capas intermedias de la retina, en particular la capa nuclear interna (INL) y la capa plexiforme interna (IPL). A diferencia de las oclusiones vasculares retinianas clásicas que afectan las capas superficiales (oclusión de rama venosa o arterial), la PAMM resulta de una afectación del plexo capilar profundo de la mácula.
Desde el punto de vista vascular, la retina está irrigada por dos redes capilares distintas: el plexo superficial y el plexo profundo. La PAMM traduce una isquemia selectiva del plexo profundo, lo que la distingue de otras formas de isquemia retiniana. Esta distinción ha sido posible gracias a los avances en la imagen retiniana, en particular la OCT de dominio espectral y la angio-OCT, que permiten un análisis capa por capa de la retina con resolución micrométrica.
Causas y factores de riesgo de la PAMM
La fisiopatología de la PAMM se basa en una hipoperfusión aguda del plexo capilar profundo macular. Diversos contextos clínicos han sido asociados a esta patología en la literatura científica (Rahimy et al., Retina, 2015; Chen et al., American Journal of Ophthalmology, 2015):
- Enfermedades cardiovasculares: hipertensión arterial, aterosclerosis, cardiopatías embólicas, antecedentes de accidente cerebrovascular.
- Vasculopatías retinianas: la PAMM puede presentarse de forma aislada o asociarse a una oclusión de rama arterial retiniana (ORAR), una oclusión de la arteria central de la retina, o bien una retinopatía diabética avanzada.
- Estados protrombóticos: trastornos de la coagulación, drepanocitosis, síndrome antifosfolípido.
- Causas iatrogénicas y tóxicas: se han reportado algunos casos tras el uso de vasoconstrictores, de cafeína a dosis altas, o en contexto perioperatorio (cirugía cardíaca, anestesia general prolongada).
- Migraña retiniana: se han descrito casos de PAMM en pacientes con migraña, lo que sugiere un posible mecanismo vasoespástico.
- Idiopática: en un cierto número de casos no se encuentra ninguna etiología, especialmente en sujetos jóvenes sin factores de riesgo cardiovascular conocidos.
Es importante destacar que la PAMM puede constituir una señal de alerta reveladora de una patología vascular sistémica subyacente aún no diagnosticada. Por lo tanto, se recomienda un estudio cardiovascular completo ante el descubrimiento de una PAMM (Yu et al., Survey of Ophthalmology, 2018).
Síntomas y diagnóstico de la PAMM
Síntomas percibidos por el paciente
La PAMM se manifiesta típicamente por la aparición brusca de un escotoma paracentral, es decir, una mancha oscura o grisácea en el campo visual, situada cerca del punto de fijación pero sin afectarlo directamente en la mayoría de los casos. El paciente suele describir una zona ciega o borrosa, fija, que aparece en pocas horas. La agudeza visual central puede estar conservada o moderadamente disminuida, lo que a veces dificulta el diagnóstico clínico inicial.
Examen del fondo de ojo
En el examen biomicroscópico del fondo de ojo, la PAMM puede ser muy discreta e incluso invisible. En ocasiones se puede observar una zona de blanqueamiento retiniano paracentral sutil, pero esta anomalía suele ser difícil de detectar sin pruebas de imagen complementarias.
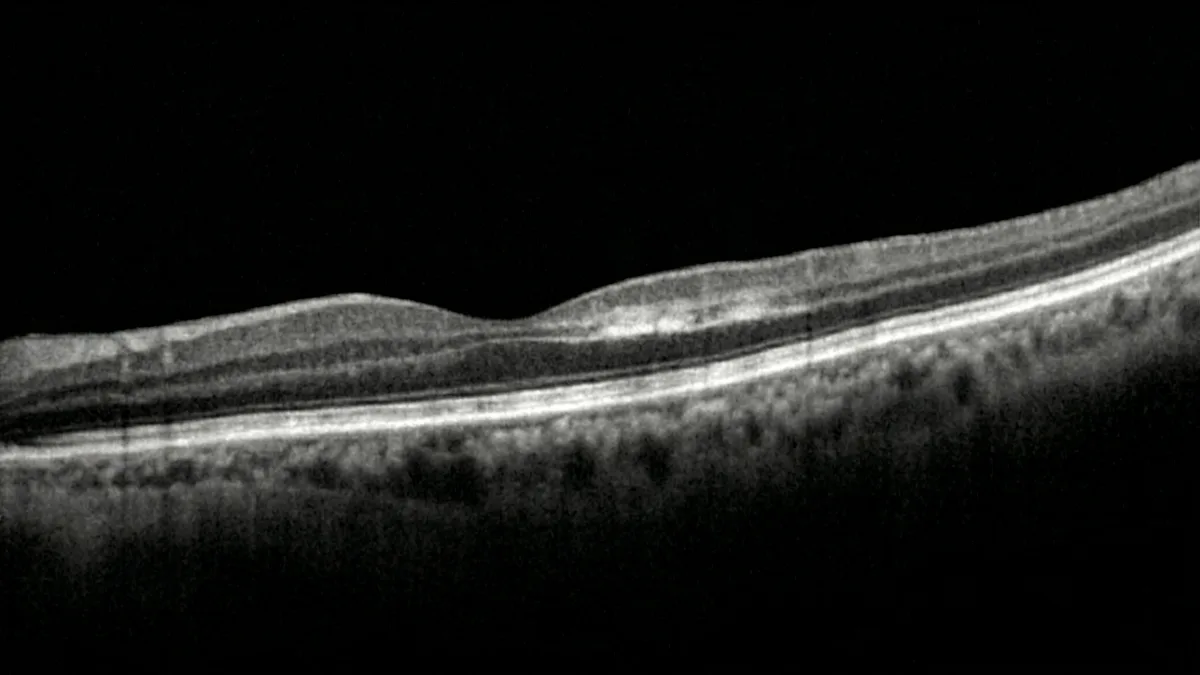
OCT: la exploración clave del diagnóstico
La OCT (tomografía de coherencia óptica) es la exploración indispensable para confirmar el diagnóstico de PAMM. El signo característico es una hiperreflectividad en banda a nivel de las capas nuclear interna y plexiforme interna de la retina, correspondiente a la isquemia y al edema citotóxico de las células de estas capas. En una fase más tardía, esta hiperreflectividad evoluciona hacia un adelgazamiento y una atrofia de la capa nuclear interna, que evidencia la pérdida celular definitiva (Sarraf et al., Retina, 2013).
Angio-OCT: visualización del plexo profundo
La angio-OCT representa un avance importante en la comprensión de la PAMM. Esta exploración no invasiva, sin inyección de medio de contraste, permite visualizar directamente la disminución del flujo sanguíneo a nivel del plexo capilar profundo en la zona correspondiente al escotoma. La angio-OCT confirma así el mecanismo isquémico profundo y ayuda a diferenciar la PAMM de otras patologías maculares (Nemiroff et al., Retina, 2016).
Manejo y tratamiento de la PAMM
A día de hoy, no existe un tratamiento específico validado para la PAMM. Ningún estudio aleatorizado controlado ha demostrado la eficacia de un tratamiento curativo. El manejo se basa en varios ejes:
- Estudio etiológico sistémico: búsqueda de factores de riesgo cardiovasculares (perfil lipídico, glucemia, tensión arterial, estudio de coagulación, ecocardiografía, eco-Doppler de troncos supraaórticos). Este estudio es esencial ya que la PAMM puede revelar una patología vascular silenciosa que requiera un tratamiento urgente.
- Tratamiento de la causa subyacente: corrección de los factores de riesgo cardiovasculares, anticoagulación o antiagregación plaquetaria si está indicado, manejo de una posible diabetes o hipertensión arterial.
- Seguimiento oftalmológico regular: controles mediante OCT y angio-OCT para vigilar la evolución de las lesiones retinianas y detectar una posible recidiva o afectación contralateral.
- Sin indicación de inyecciones intravítreas: a diferencia de la DMAE húmeda tratada con inyecciones intravítreas de anti-VEGF, la PAMM no requiere este tipo de tratamiento ya que el mecanismo no es neovascular sino isquémico.
Pronóstico visual y evolución de la PAMM
El pronóstico visual de la PAMM es variable según la extensión y la localización de la isquemia. En las formas limitadas, el escotoma paracentral puede atenuarse parcialmente con el tiempo, aunque con frecuencia persiste una secuela funcional. La atrofia progresiva de la capa nuclear interna, visible en OCT a lo largo de las semanas, evidencia la pérdida neuronal irreversible.
Según las series publicadas (Rahimy et al., 2015; Nakashima et al., BMC Ophthalmology, 2019), la recuperación de la agudeza visual medida es generalmente favorable cuando la fóvea está respetada. Sin embargo, el escotoma paracentral residual puede seguir siendo molesto para la lectura y las actividades de precisión. En las formas asociadas a una oclusión arterial retiniana, el pronóstico depende de la extensión global de la isquemia.
La PAMM también puede recidivar, especialmente en pacientes con factores de riesgo vasculares no controlados. Por lo tanto, se recomienda un seguimiento a largo plazo.
PAMM y diagnóstico diferencial
El diagnóstico de PAMM debe distinguirse de varias patologías maculares que pueden presentar síntomas similares:
- Neurorrettinopatía macular aguda (NMA): entidad cercana pero que afecta las capas retinianas externas (capa nuclear externa), con signos en OCT diferentes.
- Oclusión de rama arterial retiniana: isquemia de las capas superficiales, blanqueamiento retiniano más visible en el fondo de ojo.
- Membrana epirretiniana: causa estructural diferente, bien visible en OCT.
- Neuropatía óptica: escotoma de origen neurológico, sin anomalía de las capas retinianas internas en la OCT.
Preguntas frecuentes: PAMM — Preguntas habituales de los pacientes
¿Es la PAMM una urgencia oftalmológica?
La aparición brusca de un escotoma (mancha oscura en el campo visual) requiere una consulta oftalmológica rápida, idealmente en las 24 a 48 horas siguientes. Aunque no existe un tratamiento de urgencia específico para la PAMM, una exploración con OCT es indispensable para establecer el diagnóstico. Además, la PAMM puede ser el signo revelador de una patología vascular sistémica que requiera un manejo urgente.
¿Puede la PAMM provocar una pérdida de visión definitiva?
La PAMM provoca una isquemia de las capas intermedias de la retina que evoluciona hacia una atrofia celular irreversible. El escotoma paracentral residual suele ser permanente, pero la agudeza visual central generalmente se preserva si la fóvea no está directamente afectada. La repercusión funcional varía, por tanto, de un paciente a otro según la localización y la extensión de la lesión.
¿Cómo se diagnostica una PAMM?
El diagnóstico se basa principalmente en la OCT (tomografía de coherencia óptica), que muestra una hiperreflectividad característica de las capas retinianas intermedias. La angio-OCT completa el estudio al visualizar la disminución del flujo en el plexo capilar profundo. El examen del fondo de ojo por sí solo puede ser insuficiente ya que las anomalías suelen ser muy discretas en la observación directa.
¿Existe un tratamiento para la PAMM?
Actualmente no existe ningún tratamiento curativo validado para la PAMM. El manejo consiste en buscar y tratar los factores de riesgo vasculares subyacentes (hipertensión, diabetes, trastornos de la coagulación). Un seguimiento oftalmológico regular mediante OCT permite vigilar la evolución de las lesiones retinianas. Se están realizando investigaciones para comprender mejor esta patología e identificar posibles dianas terapéuticas.
¿Puede la PAMM afectar a ambos ojos?
Aunque la PAMM es con mayor frecuencia unilateral, se han reportado casos bilaterales en la literatura, especialmente en pacientes con factores de riesgo vasculares sistémicos. Por lo tanto, se recomienda vigilar el ojo contralateral durante el seguimiento. El estudio cardiovascular completo tiene también como objetivo reducir el riesgo de afectación del otro ojo.
PAMM y conducción de vehículos: ¿es compatible?
La presencia de un escotoma paracentral puede dificultar la conducción, especialmente para la detección de obstáculos laterales y la lectura de señales. La compatibilidad con la conducción depende de la extensión del escotoma y de la agudeza visual residual. Un examen del campo visual y una evaluación por su oftalmólogo permitirán determinar si la conducción sigue siendo posible con total seguridad.
¿Cuándo consultar al Dr. Julien Gozlan?
Toda aparición repentina de una mancha oscura, de un escotoma paracentral o de una molestia visual brusca debe motivar una consulta oftalmológica rápida. El Dr. Julien Gozlan, especialista en enfermedades de la retina, dispone de todos los equipos de imagen (OCT de dominio espectral, angio-OCT) necesarios para el diagnóstico preciso de la PAMM y de otras patologías retinianas isquémicas. Si presenta factores de riesgo cardiovasculares (diabetes, hipertensión, antecedentes vasculares), se recomienda especialmente un seguimiento retiniano regular para detectar precozmente cualquier afectación del plexo capilar profundo.
📍 Consulta en el Consultorio Oftalmológico París – Auteuil
El Dr. Julien Gozlan le recibe en el Consultorio Oftalmológico París – Auteuil para el diagnóstico y el seguimiento de la PAMM y del conjunto de enfermedades retinianas. Gracias a un equipamiento técnico de última generación que incluye OCT y angio-OCT, le acompaña con rigor y cercanía en el cuidado de su salud visual.
Pedir cita en DoctolibPara saber más
- OCT (tomografía de coherencia óptica): todo lo que debe saber sobre esta exploración esencial para el análisis de las capas retinianas.
- Angio-OCT: principio e indicaciones de la imagen vascular retiniana sin inyección.
- DMAE: degeneración macular asociada a la edad: causas, diagnóstico y tratamientos de esta enfermedad macular frecuente.
- Retinopatía diabética: comprender la afectación retiniana relacionada con la diabetes y su manejo.