La dégénérescence maculaire liée à l’âge (DMLA) est une maladie de la partie centrale de la rétine, appelée macula. Elle touche surtout les personnes après 55–60 ans et peut entraîner une baisse de la vision centrale. Le Dr Julien Gozlan, chirurgien ophtalmologue à Paris 16, vous explique simplement ce qu’est la dégénérescence maculaire liée à l’âge (DMLA), ses formes, ses symptômes et les traitements possibles.
Rappel : qu’est-ce que la macula ?
La rétine tapisse le fond de l’œil et joue le rôle de “pellicule” ou de capteur photo. En son centre se trouve une petite zone très spécialisée : la macula.
C’est elle qui permet de voir net au centre, de lire, de reconnaître les visages et de percevoir les détails fins. Lorsque cette zone est atteinte par une dégénérescence maculaire liée à l’âge (DMLA), la vision centrale est touchée, alors que la vision périphérique (sur les côtés) reste généralement conservée.
Dégénérescence maculaire liée à l’âge : une maladie du vieillissement de la rétine centrale
La dégénérescence maculaire liée à l’âge correspond à un vieillissement anormal de la macula. Il s’agit de la première cause de malvoyance chez l’adulte dans les pays industrialisés.
La cause exacte de la DMLA n’est pas entièrement connue, mais plusieurs facteurs interviennent :
- l’âge (le principal facteur de risque) ;
- le tabac, qui augmente nettement le risque ;
- les antécédents familiaux de la même maladie ;
- certains facteurs cardiovasculaires (hypertension, cholestérol, diabète) ;
- éventuellement des facteurs environnementaux (alimentation, exposition solaire…).
On distingue une forme débutante, puis deux formes avancées de dégénérescence maculaire liée à l’âge : une forme atrophique (sèche) et une forme exsudative (humide).
La forme débutante : maculopathie liée à l’âge
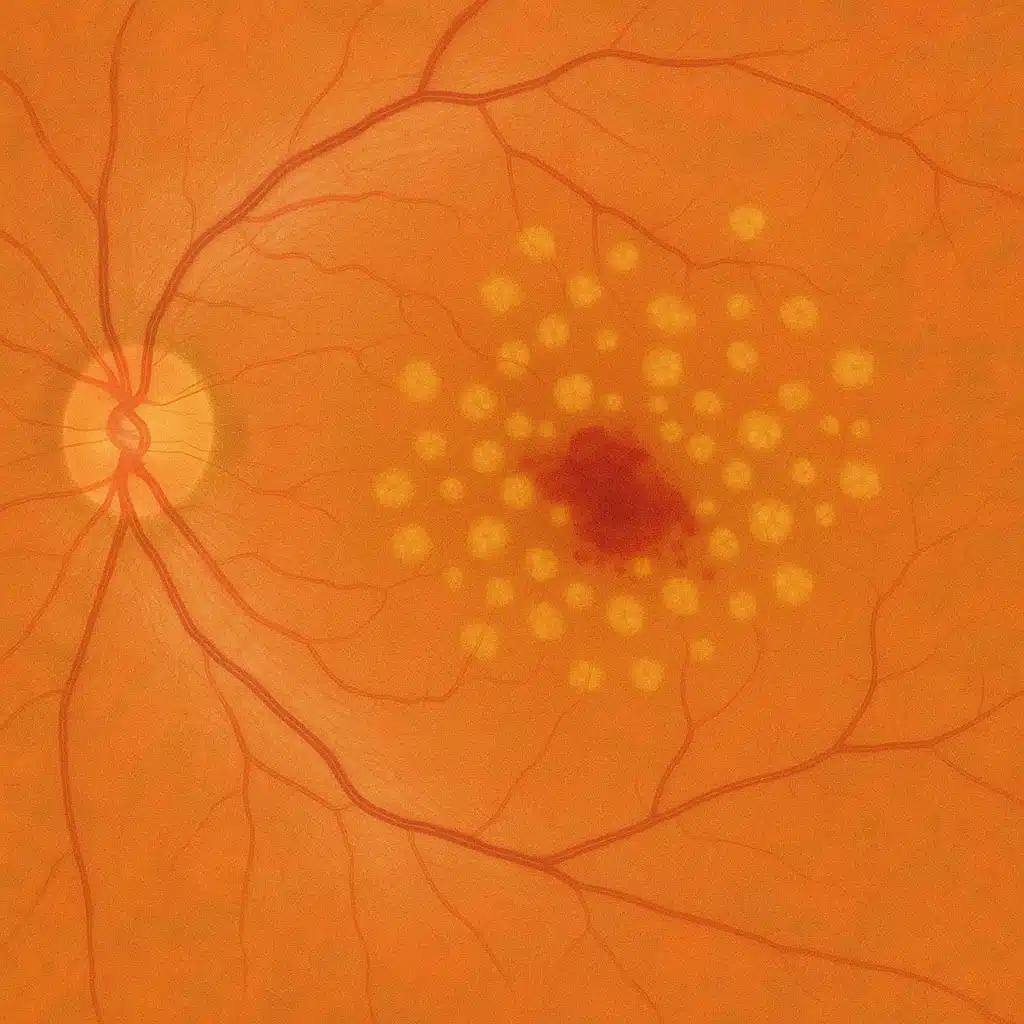
Au stade initial de la DMLA, de petits dépôts jaunâtres appelés drusens se déposent sous la macula. Ils sont visibles à l’examen du fond d’œil et à l’OCT de la rétine (imagerie de la rétine).
À ce stade :
- la vision peut être normale ou très peu gênée ;
- il n’y a souvent pas de symptômes ressentis ;
- on parle plutôt de maculopathie liée à l’âge que de forme avancée de DMLA.
L’objectif principal est alors le suivi régulier, afin de dépister rapidement une éventuelle évolution vers une forme atrophique ou exsudative de dégénérescence maculaire liée à l’âge.
Forme atrophique (sèche)
Dans la forme atrophique de DMLA, la macula va progressivement s’amincir : les cellules visuelles disparaissent peu à peu.
Les conséquences sont :
- une baisse lente et progressive de la vision centrale ;
- des difficultés à lire, même avec des lunettes adaptées ;
- parfois une tache floue au centre du champ visuel.
À l’heure actuelle, il n’existe pas de traitement curatif reconnu pour cette forme de dégénérescence maculaire liée à l’âge. La prise en charge repose sur :
- l’adaptation de l’éclairage et des aides visuelles (loupes, systèmes grossissants) ;
- la rééducation basse vision ;
- la correction des facteurs de risque (tabac, tension, cholestérol…).
Un suivi ophtalmologique régulier reste indispensable, car la situation peut évoluer dans le temps.
Forme exsudative (humide) : une urgence médicale
Dans la forme exsudative de dégénérescence maculaire liée à l’âge, des vaisseaux sanguins anormaux se développent sous ou dans la rétine centrale. Ils sont fragiles et laissent fuir du liquide ou du sang, provoquant décollements et hémorragies.
Cette atteinte entraîne souvent une baisse de vision rapide :
- déformation des lignes droites (elles paraissent ondulées) ;
- tache sombre ou floue au centre de la vision ;
- impression de “trou” central ;
- baisse brutale de la vision d’un œil.
Il s’agit d’une urgence ophtalmologique : il est important de consulter rapidement un spécialiste pour confirmer le diagnostic (fond d’œil, OCT, parfois angiographie) et débuter le traitement sans tarder.
Quels sont les traitements disponibles ?
Injections intraoculaires dans la forme exsudative
Le traitement de référence de la forme exsudative de DMLA repose sur des injections intraoculaires de médicaments appelés anti-VEGF. Ils sont injectés dans l’œil, au niveau du vitré, au cabinet ou en salle dédiée.
Ces médicaments :
- freinent la croissance des vaisseaux anormaux ;
- réduisent les fuites de liquide et les hémorragies ;
- permettent le plus souvent de stabiliser la vision, et parfois de l’améliorer.
Les injections sont généralement réalisées de façon répétée (plusieurs fois par an), selon un protocole adapté à chaque patient, en fonction de l’évolution observée à l’OCT.
Mesures générales et dépistage
Pour toutes les personnes atteintes ou à risque de dégénérescence maculaire liée à l’âge, il est recommandé :
- un arrêt complet du tabac ;
- une bonne hygiène de vie cardiovasculaire (tension, cholestérol, diabète) ;
- une alimentation équilibrée, riche en fruits, légumes et poissons gras ;
- un suivi ophtalmologique régulier, même en l’absence de symptômes.
Plusieurs facteurs de risque peuvent être corrigés au quotidien, comme l’arrêt du tabac ou l’adaptation de l’alimentation, en particulier chez les patients présentant déjà des facteurs de risque de la DMLA.
Une grille d’Amsler (quadrillage) peut être utilisée à domicile pour surveiller l’apparition de déformations au centre du champ visuel et consulter rapidement en cas de changement.
FAQ : questions fréquentes sur la dégénérescence maculaire liée à l’âge (DMLA)
La DMLA rend-elle forcément aveugle ?
La DMLA ne rend presque jamais totalement aveugle, au sens où la vision périphérique est en général conservée. En revanche, elle peut fortement diminuer la vision centrale, rendant la lecture, la reconnaissance des visages ou la conduite difficiles. L’objectif du suivi et des traitements est de ralentir l’évolution et de préserver le plus longtemps possible une vision centrale fonctionnelle, tout en apprenant à utiliser au mieux la vision périphérique si besoin.
La DMLA est-elle toujours liée à l’hérédité ?
Il existe des facteurs génétiques de susceptibilité à la DMLA : avoir un parent proche atteint augmente le risque de développer la maladie. Cependant, l’hérédité n’explique pas tout. L’âge, le tabac, certains facteurs cardiovasculaires (tension, cholestérol, surpoids) et le mode de vie jouent un rôle majeur. On peut donc être atteint sans antécédent familial, et inversement ne jamais développer de DMLA malgré une prédisposition génétique.
Peut-on prévenir ou retarder la DMLA par l’alimentation ?
Aucune alimentation ne permet d’empêcher complètement l’apparition de la DMLA, mais certaines habitudes peuvent en ralentir l’évolution. Une alimentation riche en fruits et légumes colorés (luteine, zeaxanthine), en poissons gras (oméga-3) et pauvre en tabac et excès d’alcool est recommandée. Dans certains profils très précis, votre ophtalmologue peut discuter de compléments alimentaires spécifiques, mais ceux-ci ne remplacent pas le suivi ni les traitements indiqués.
La DMLA touche-t-elle un seul oeil ou les deux ?
La DMLA est une maladie qui concerne généralement les deux yeux, mais souvent à des stades différents. Il n’est pas rare qu’un seul oeil soit symptomatique au début, l’autre compensant la baisse de vision. C’est l’une des raisons pour lesquelles un examen ophtalmologique complet des deux yeux est indispensable, même si vous avez l’impression que “tout va bien” du côté non gênant. Le suivi permet de dépister tôt une atteinte débutante du second oeil.
Comment surveiller soi-même l’évolution d’une DMLA à la maison ?
En complément du suivi en consultation, il est utile de tester régulièrement chaque oeil séparément en regardant un texte ou une grille (type grille d’Amsler) : on recherche l’apparition de lignes ondulées, de lettres manquantes ou d’une tache centrale. Il faut aussi être attentif à toute impression de baisse de vision rapide d’un côté. En cas de changement inhabituel, il est recommandé de consulter sans attendre, même si votre prochain rendez-vous de contrôle est déjà programmé.
Peut-on continuer à conduire lorsqu’on a une DMLA ?
La possibilité de conduire dépend du niveau d’acuité visuelle et de la qualité de la vision dans chaque oeil. Certaines formes débutantes ou modérées permettent une conduite encore compatible avec la réglementation, parfois avec une correction optique adaptée. En revanche, si la vision centrale devient trop altérée, la conduite peut devenir dangereuse et n’est plus autorisée. Cette question doit être abordée de façon personnalisée avec votre ophtalmologue, qui vous conseillera en fonction de vos examens et de la loi en vigueur.
À quel rythme faut-il consulter quand on a une DMLA ou un risque élevé ?
Le rythme de suivi dépend du stade de la maladie et du type de DMLA. En présence de simples drusens sans gêne, une consultation annuelle peut suffire, sauf symptôme nouveau. En cas de DMLA avérée, le suivi est plus rapproché, avec des examens d’imagerie réguliers (OCT notamment). Après un épisode de forme exsudative traitée par injections, les contrôles sont souvent programmés tous les 1 à 3 mois au départ, puis espacés selon la stabilité. Votre ophtalmologue fixe un calendrier adapté à votre situation.
Quand consulter le Dr Julien Gozlan ?
Vous devez consulter rapidement si vous remarquez :
- une baisse soudaine de la vision d’un œil ;
- des lignes droites qui deviennent ondulées ;
- une tache sombre ou floue au centre de votre vision ;
- ou si l’on vous a déjà parlé d’une atteinte de la macula ou d’une possible DMLA à surveiller.
📍 Consultation DMLA au Cabinet Ophtalmologique Paris - Auteuil
Le Dr Julien Gozlan vous reçoit au Cabinet Ophtalmologique Paris - Auteuil pour le dépistage, le suivi et le traitement de la dégénérescence maculaire liée à l’âge (DMLA).
Prendre Rendez-vousPour aller plus loin
- OCT de la rétine : un examen d’imagerie essentiel pour analyser la macula.
- Injections intravitréennes : déroulement pratique des injections dans cette maladie.
- Auto-surveillance de la DMLA : comment utiliser la grille d'Amsler ?