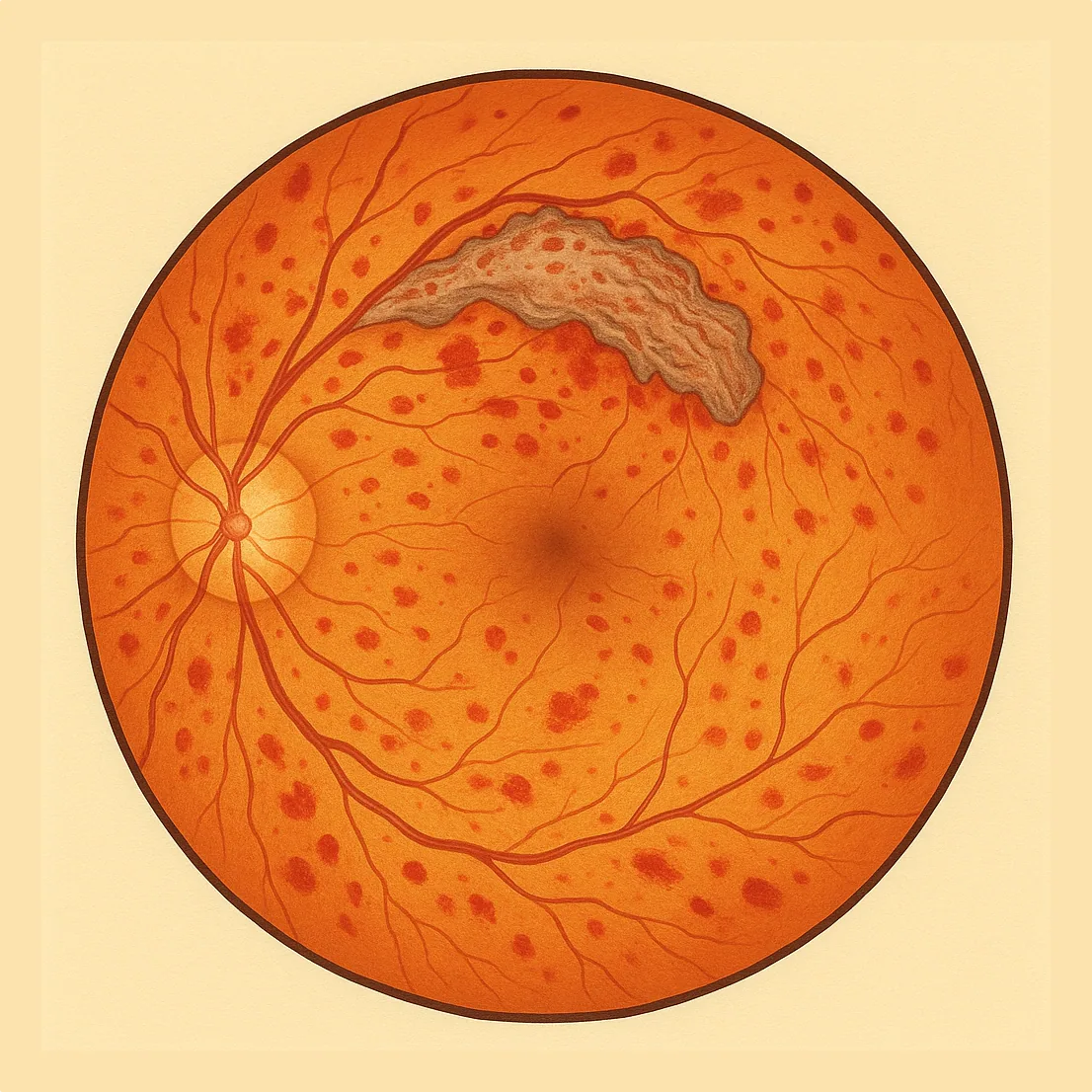
La rétinopathie diabétique est une complication du diabète qui touche les petits vaisseaux de la rétine. Souvent silencieuse au début, elle peut menacer la vision si elle n’est pas dépistée et traitée à temps. Le Dr Julien Gozlan, ophtalmologue au Cabinet Ophtalmologique Paris - Auteuil, explique simplement les stades, les symptômes, le dépistage et les traitements disponibles.
Qu’est-ce que la rétinopathie diabétique ?
La rétinopathie diabétique correspond à une atteinte progressive des capillaires de la rétine provoquées par l’hyperglycémie au long cours. On distingue classiquement une forme non proliférante (stades débutants) et une forme proliférante (stade avancé avec néovaisseaux). Un œdème maculaire peut survenir à tout moment de l’évolution et être responsable d’une baisse de vision centrale.
Facteurs de risque et intérêt du dépistage
Le risque augmente avec l’ancienneté du diabète, un déséquilibre glycémique (HbA1c élevée), l’hypertension artérielle, l’hypercholestérolémie et le tabagisme. Une grossesse chez une patiente diabétique nécessite un suivi rapproché. Le dépistage régulier permet d’identifier une rétinopathie diabétique avant les symptômes et d’éviter les complications.
Signes et symptômes de la rétinopathie diabétique
Aux stades précoces, il n’y a souvent aucun symptôme. À l’examen, on peut observer des microanévrismes (petits points rouges), des hémorragies, des exsudats, des nodules cotonneux, des anomalies veineuses et des AMIR (anomalies microvasculaires intrarétiniennes). Lorsque la macula est touchée (œdème), apparaissent une baisse de vision, des déformations des lignes et parfois une tache centrale. Au stade proliférant, des néovaisseaux peuvent saigner (hémorragie intravitréenne) ou tirer sur la rétine.
Comment diagnostiquer la rétinopathie diabétique ?
Le diagnostic repose sur l’examen du fond d’œil et la photographie rétinienne. L’OCT maculaire (scanner de la rétine) mesure l’éventuel œdème et suit son évolution. Selon les cas, une angiographie (avec colorant) ou une OCT-A (angiographie sans injection) peuvent préciser l’étendue de l’ischémie et la présence de néovaisseaux. Ces examens guident le traitement de la rétinopathie diabétique.
Traitements de la rétinopathie diabétique
1) Injections intravitréennes (IVT)
Les anti-VEGF et, dans certains cas, les corticoïdes en injections intravitréennes (IVT) réduisent l’œdème maculaire et stabilisent la vision. Le protocole est adapté à chaque patient (phase d’initiation puis rythme personnalisé).
2) Laser rétinien (photocoagulation)
Le photocoagulation panrétinienne au laser argon traite la forme proliférante en réduisant l’ischémie responsable des néovaisseaux. Un laser focal ou en grille peut être proposé autour de la macula pour certaines fuites vasculaires. Le laser diminue le risque d’hémorragie, de décollement tractionnel et de glaucome néovasculaire.
3) Vitrectomie
En cas d’hémorragie intravitréenne persistante ou de décollement de rétine tractionnel menaçant la macula, une chirurgie appelée vitrectomie peut s’avérer nécessaire pour restaurer des conditions anatomiques favorables à la vision.
Suivi et prévention au quotidien
Le contrôle général est essentiel : viser une HbA1c proche de l’objectif fixé avec le diabétologue, normaliser la tension artérielle et le déséquilibre lipidique, arrêter le tabac. Un suivi ophtalmologique régulier est recommandé : au moins annuel en l’absence d’atteinte, plus rapproché si une rétinopathie diabétique est présente ou en cas de grossesse. Ne pas attendre les symptômes pour consulter.
FAQ : questions fréquentes sur la rétinopathie diabétique
À quelle fréquence dois-je faire un contrôle ophtalmologique si je suis diabétique ?
La fréquence dépend de votre type de diabète, de son ancienneté et de l’éventuelle présence d’une rétinopathie diabétique. En l’absence d’atteinte rétinienne, un examen au moins une fois par an est généralement recommandé. Si une rétinopathie est déjà présente, ou en cas de grossesse chez une patiente diabétique, le rythme peut être raccourci à tous les 3 à 6 mois. C’est votre ophtalmologue qui fixe la cadence en fonction des photos de fond d’oeil, de l’OCT et de votre équilibre glycémique (HbA1c).
La rétinopathie diabétique peut-elle apparaître même si mon diabète est bien équilibré ?
Oui, un diabète bien équilibré réduit fortement le risque de rétinopathie diabétique, mais ne le supprime pas complètement, surtout lorsque la maladie est ancienne. L’hyperglycémie passée peut déjà avoir fragilisé les capillaires rétiniens. C’est pourquoi le dépistage reste indispensable, même avec une bonne HbA1c, afin de détecter des lésions débutantes qui ne donnent pas encore de symptômes visuels et d’intervenir au bon moment si nécessaire.
La rétinopathie diabétique fait-elle mal ?
Non, la rétinopathie diabétique est généralement indolore. C’est d’ailleurs l’un de ses pièges : l’oeil ne fait pas mal, il n’est pas rouge, et la vision peut rester longtemps correcte alors que les vaisseaux rétiniens commencent déjà à souffrir. La douleur n’apparaît que dans certaines complications avancées (par exemple un glaucome néovasculaire), ce qui souligne l’importance de ne pas attendre la douleur ou une forte baisse de vision pour consulter régulièrement.
Puis-je conduire si j’ai une rétinopathie diabétique ?
La conduite dépend surtout de votre acuité visuelle et de votre champ visuel, pas seulement du diagnostic de rétinopathie diabétique. Beaucoup de patients peuvent continuer à conduire normalement, parfois avec une correction optique adaptée, tant que les critères légaux de vision sont respectés. En revanche, en cas d’oedème maculaire important, d’hémorragie intra-vitréenne ou de baisse de vision marquée, la conduite peut devenir dangereuse. Votre ophtalmologue pourra vous conseiller précisément et, si besoin, recommander une restriction temporaire ou durable de la conduite selon la situation.
Que changer dans mon quotidien si l’on m’a diagnostiqué une rétinopathie diabétique ?
Le diagnostic de rétinopathie diabétique est un signal pour renforcer tout ce qui protège vos yeux à long terme. Cela passe par : un meilleur équilibre glycémique (en lien avec votre diabétologue), le contrôle de la tension artérielle et du cholestérol, l’arrêt du tabac, une activité physique adaptée et une alimentation équilibrée. Sur le plan visuel, il peut être utile d’optimiser votre correction de lunettes, d’améliorer l’éclairage (lecture, cuisine, travail) et d’adapter certains gestes du quotidien si une baisse de vision est présente. Ces mesures complètent les éventuels traitements oculaires (laser, injections intravitréennes, vitrectomie).
Les traitements par IVT ou laser sont-ils compatibles avec mes autres traitements médicaux ?
Dans la majorité des cas, oui. Les injections intravitréennes et le laser rétinien sont le plus souvent compatibles avec les autres traitements généraux (insuline, comprimés antidiabétiques, antihypertenseurs, anticoagulants). Il ne faut surtout pas arrêter seul un traitement cardiaque ou anticoagulant sans avis médical. Informez systématiquement votre ophtalmologue de la liste complète de vos médicaments et de vos antécédents (cardiaques, vasculaires, chirurgicaux) afin qu’il adapte les précautions éventuelles, en lien avec votre médecin traitant ou votre diabétologue si besoin.
La rétinopathie diabétique peut-elle guérir complètement ?
Les lésions liées à la rétinopathie diabétique sont souvent chroniques : on parle plutôt de stabilisation que de guérison définitive. Un traitement bien conduit (équilibre du diabète, IVT, laser, éventuellement vitrectomie) permet toutefois, dans de nombreux cas, de préserver la vision sur le long terme et d’éviter les formes graves (hémorragie intra-vitréenne, décollement de rétine tractionnel, glaucome néovasculaire). L’objectif est donc de ralentir ou bloquer l’évolution plutôt que de faire disparaître totalement toute trace de la maladie, d’où l’importance d’un suivi régulier, même lorsque la vue est jugée stable.
📍 Consultation au Cabinet Ophtalmologique Paris - Auteuil
Le Dr Julien Gozlan réalise le dépistage, le suivi et les traitements de la rétinopathie diabétique (OCT, laser, injections) avec un protocole personnalisé pour préserver votre vision.
Prendre Rendez-vousPour aller plus loin
- Œdème maculaire diabétique : cause fréquente de baisse de vision dans la rétinopathie.
- Injections intravitréennes (IVT) : médicaments anti-VEGF et corticoïdes.
- OCT maculaire : l’examen clé pour le diagnostic et le suivi de l'œddème maculaire.