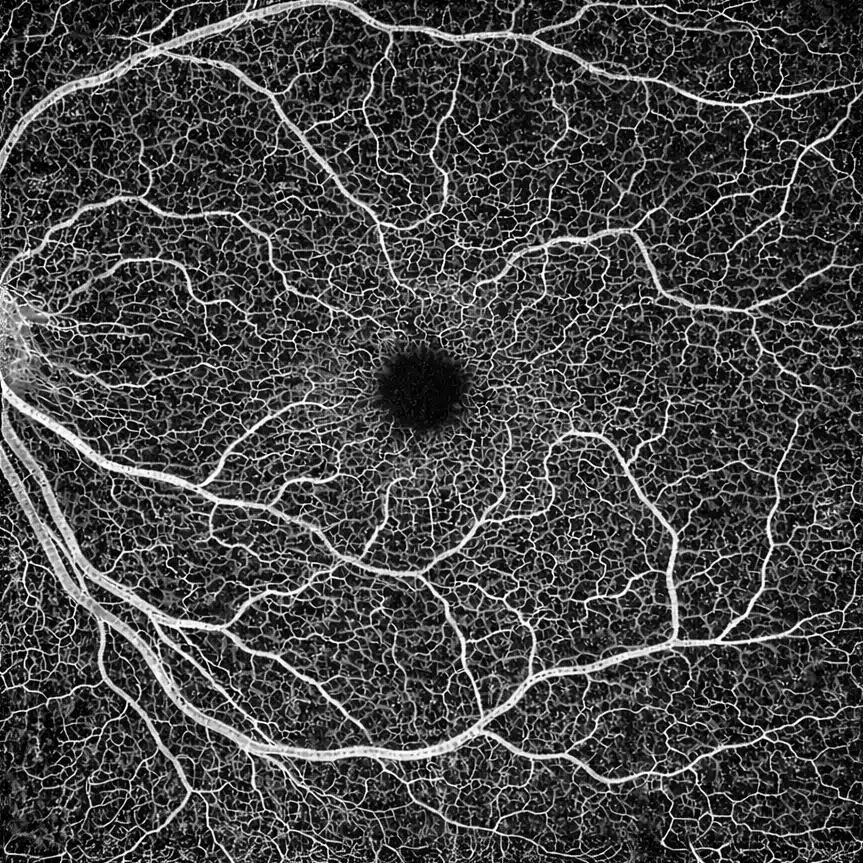
L’OCT-angiographie est une technique d’imagerie récente qui permet de visualiser la circulation sanguine de la rétine sans injection de colorant. Elle est devenue un outil majeur dans la prise en charge de la dégénérescence maculaire liée à l’âge (DMLA), en particulier pour détecter et suivre les néovaisseaux maculaires. Le Dr Julien Gozlan, ophtalmologue à Paris, explique le principe de l’OCT-angiographie, son intérêt spécifique dans la DMLA et la manière dont elle s’intègre au suivi des traitements.
Qu’est-ce que l’OCT-angiographie ?
L’OCT-angiographie (ou OCT-A) est une évolution de l’OCT maculaire. Alors que l’OCT classique montre la structure des couches rétiniennes, l’OCT-angiographie analyse les variations de flux sanguin au cours de l’examen et reconstruit une image des vaisseaux, couche par couche.
Contrairement à l’angiographie à la fluorescéine ou au vert d’indocyanine, l’OCT-angiographie ne nécessite ni perfusion ni injection. L’examen est rapide, indolore, et peut être répété facilement au cours du suivi.
DMLA : pourquoi l’OCT-angiographie est-elle importante ?
Dans la forme dite humide (ou néovasculaire) de la DMLA, de nouveaux vaisseaux anormaux se développent sous ou dans la rétine centrale. Ces néovaisseaux peuvent fuir et provoquer un oedème maculaire, des hémorragies et une déformation de la macula.
L’OCT-angiographie permet de :
- visualiser directement le réseau néovasculaire responsable de la DMLA humide ;
- différencier plus finement les différentes formes de néovaisseaux (type 1, 2, mixtes, etc.) ;
- évaluer l’activité ou la stabilisation de ces néovaisseaux au cours du traitement ;
- mieux comprendre certaines situations ambiguës à l’OCT structurelle ou à l’angiographie classique.
Comment se déroule un examen d’OCT-angiographie ?
L’examen d’OCT-angiographie se fait sur le même appareil que l’OCT maculaire, dans une pièce sombre, en position assise. Vous placez le menton sur un appui, fixez une mire lumineuse et restez immobile quelques secondes pendant que l’appareil enregistre une série d’images.
Points pratiques à connaître :
- l’examen est indolore et sans injection ;
- la durée est de quelques minutes par oeil ;
- il peut être répété régulièrement pour suivre l’évolution de la DMLA ;
- une bonne fixation est importante pour limiter les artefacts de mouvement.
Signes OCT-angiographie typiques dans la DMLA
Chez un patient atteint de DMLA néovasculaire, l’OCT-angiographie met en évidence plusieurs éléments caractéristiques :
- un réseau de néovaisseaux choroïdiens visible dans la couche choriocapillaire ou plus superficielle ;
- un aspect en « réseau arborescent », en « roue » ou en « corail » selon le type de néovaisseau ;
- des zones d’hyperflux (flux sanguin accru) correspondant au coeur du néovaisseau ;
- des zones de non-perfusion ou de raréfaction vasculaire autour de la macula ;
- une possible réduction de taille ou de densité du réseau après traitements intravitréens efficaces ;
- dans certaines formes, des réseaux « occultes » peu visibles à la fluorescéine mais clairement individualisés en OCT-angiographie.
Ces éléments complètent l’OCT structurelle (qui montre l’oedème, les décollements, l’atrophie) et permettent d’apprécier plus finement l’activité néovasculaire.
Quand demander une OCT-angiographie dans la DMLA ? (critères de décision)
En pratique, l’OCT-angiographie est particulièrement utile dans les situations suivantes :
- suspicion de DMLA néovasculaire avec oedème ou décollement séro-pigmentaire à l’OCT, mais angiographie fluorescéinique peu concluante ;
- discordance entre clinique, OCT et angiographie classique (fluorescéine / vert d’indocyanine) ;
- suivi d’un néovaisseau « quasi sec » à l’OCT structurelle pour détecter une éventuelle reperfusion ;
- analyse plus fine des formes polypoïdales ou mixtes, en association à l’angiographie au vert d’indocyanine ;
- évaluation du plateau de traitement (patients stabilisés, intervalle d’injections augmenté) pour confirmer l’inactivité du réseau.
L’objectif est de mieux adapter la stratégie de traitement intravitréens et d’éviter aussi bien le sous-traitement que le sur-traitement.
OCT-angiographie, angiographie fluorescéinique et OCT classique : complémentaires, pas concurrentes
L’OCT-angiographie ne remplace pas totalement l’angiographie fluorescéinique, mais vient la compléter. On peut schématiser :
- OCT structurelle : montre la forme, l’oedème, les décollements, l’atrophie ;
- angiographie fluorescéinique / vert d’indocyanine : montre les fuites, les hémorragies, le comportement dynamique ;
- OCT-angiographie : montre directement le réseau vasculaire sans injection, avec une excellente résolution spatiale.
En DMLA, l’association de ces techniques permet une cartographie complète de la macula et des néovaisseaux, et oriente finement le protocole de traitement.
Impact sur le traitement et le suivi des IVT
Le traitement de référence de la DMLA néovasculaire repose sur les injections intravitréennes d’anti-VEGF. L’OCT-angiographie intervient à plusieurs étapes :
- au diagnostic, pour confirmer la présence d’un réseau néovasculaire ;
- au cours de la phase d’attaque, pour analyser la réponse morphologique du réseau ;
- en phase d’entretien, pour aider à déterminer si l’on peut espacer les injections (protocoles « treat and extend ») ;
- en cas de rechute ou de baisse visuelle, pour distinguer récidive néovasculaire et autres causes (atrophie, remaniements cicatriciels).
L’objectif reste toujours le même : préserver au maximum la vision et limiter les déformations centrales.
Pronostic visuel : ce que l’OCT-angiographie apporte vraiment
L’OCT-angiographie n’est pas seulement un outil « impressionnant » pour montrer les vaisseaux. Elle apporte aussi des éléments pronostiques :
- taille et densité du réseau néovasculaire au diagnostic ;
- vitesse de réduction du réseau sous traitement ;
- présence d’une zone d’atrophie ou de non-perfusion autour de la fovéa ;
- caractère « quiescent » ou au contraire très actif du néovaisseau.
Ces critères, analysés avec l’OCT classique et la clinique, aident à expliquer pourquoi certains patients récupèrent rapidement et durablement, tandis que d’autres nécessitent des injections plus rapprochées ou gardent une vision plus limitée.
Conseils pratiques pour les patients
Si une OCT-angiographie vous est proposée dans le cadre de la DMLA, quelques conseils simples :
- venir avec vos anciennes imageries si vous en disposez (anciens comptes rendus, OCT, angiographies) ;
- prévenir si vous avez du mal à rester immobile ou à fixer une mire longtemps ;
- comprendre que l’examen est sans risque systémique (pas de produit de contraste injecté) ;
- ne pas hésiter à poser vos questions sur le type de DMLA, le réseau observé et les implications thérapeutiques ;
- respecter scrupuleusement le calendrier des contrôles, même si la vision vous semble stable.
FAQ : DMLA et OCT-angiographie
L’OCT-angiographie est-elle douloureuse ?
Non. L’OCT-angiographie est un examen indolore, réalisé sans injection et sans contact avec l’oeil dans la grande majorité des cas. Vous fixez une mire quelques secondes pendant que l’appareil enregistre les images.
Faut-il être à jeun ou préparer quelque chose avant l’examen ?
Non, il n’y a pas de préparation particulière : vous pouvez manger, boire et prendre vos traitements habituels. Il est simplement utile de venir avec vos anciens examens (OCT, angiographies, comptes rendus) si vous en disposez, afin de comparer l’évolution.
Peut-on conduire après une OCT-angiographie ?
Si une dilatation a été réalisée, la vision peut être floue et éblouie pendant quelques heures : il est alors préférable d’éviter de conduire juste après. Sans dilatation, la conduite reste en général possible si votre vision est confortable.
En quoi l’OCT-angiographie est-elle utile dans la DMLA ?
Dans la DMLA néovasculaire (forme humide), l’OCT-angiographie permet de visualiser directement le réseau de néovaisseaux sous ou dans la rétine, sans injection. Elle aide à confirmer la présence d’un néovaisseau, à préciser son type (par exemple type 1, type 2, mixte) et à suivre son aspect au cours du temps, en complément de l’OCT structurelle qui montre l’oedème, les décollements et l’atrophie.
L’OCT-angiographie peut-elle remplacer l’angiographie à la fluorescéine ou au vert d’indocyanine ?
Non, pas totalement. L’OCT-angiographie montre surtout le réseau vasculaire (le flux), mais elle ne visualise pas directement les fuites comme l’angiographie à la fluorescéine, et elle explore moins bien la périphérie rétinienne. Dans la DMLA, les examens sont souvent complémentaires : l’OCT structurelle pour l’activité (liquide), l’angiographie pour la dynamique de fuite, et l’OCT-A pour cartographier finement le réseau.
Pourquoi parle-t-on d’artefacts en OCT-angiographie ?
Parce que l’OCT-A reconstruit les vaisseaux à partir de micro-variations de signal liées au mouvement du sang. Des mouvements de l’oeil, une fixation instable, une cataracte, des opacités ou des erreurs de segmentation peuvent créer de fausses images (ou masquer un flux réel). C’est pourquoi l’analyse doit toujours vérifier la qualité d’acquisition et se croiser avec l’OCT structurelle.
L’OCT-angiographie suffit-elle pour savoir si la DMLA est “active” ?
Pas à elle seule. L’activité d’une DMLA néovasculaire se juge surtout sur l’OCT structurelle (présence de liquide intra- ou sous-rétinien, décollements, hémorragies) et sur la clinique. L’OCT-angiographie apporte une information supplémentaire : elle montre la présence et l’architecture du réseau, et peut aider à repérer un néovaisseau “quiescent” ou une revascularisation, mais elle ne remplace pas l’analyse du liquide à l’OCT.
À quel moment la demande-t-on dans le suivi des injections (anti-VEGF) ?
Elle est utile au diagnostic pour confirmer un réseau néovasculaire, puis à certains temps clés du suivi : en cas de discordance entre symptômes, OCT et angiographie, lors d’un doute sur une réactivation, ou quand on souhaite documenter un réseau dans un contexte “quasi sec” avant d’espacer les injections (protocoles « treat and extend »). Le rythme de répétition dépend donc de la situation clinique, et non d’une fréquence fixe.
Combien de temps dure l’examen ?
Quelques minutes. L’acquisition elle-même prend quelques secondes par oeil, mais plusieurs champs (par exemple 3×3, 6×6, 12×12) peuvent être réalisés selon ce que l’on cherche à analyser, et une répétition peut être nécessaire si la fixation n’a pas été optimale.
Que dois-je surveiller à la maison si je suis suivi(e) pour une DMLA ?
Surveillez votre vision oeil par oeil, notamment la lecture et les lignes droites (grille d’Amsler si elle vous a été conseillée). Une nouvelle déformation, une baisse de vision centrale, l’apparition d’une tache au centre ou une gêne inhabituelle doivent amener à recontacter rapidement le cabinet, même si un contrôle est déjà prévu. L’OCT-angiographie est un outil de suivi, mais la réactivité face aux symptômes reste essentielle.
Quand consulter le Dr Julien Gozlan ?
Vous pouvez consulter le Dr Julien Gozlan si vous présentez une DMLA, une suspicion de néovaisseaux maculaires ou si l’on vous a proposé un suivi par injections intravitréennes. Un bilan complet, associant OCT, OCT-angiographie et examen clinique, permet de poser un diagnostic précis et de définir une stratégie de traitement personnalisée.
L’objectif est de stabiliser au mieux votre vision, de limiter les déformations centrales et d’adapter la fréquence des injections à l’activité réelle de la maladie.
📍 Consultation au Cabinet Ophtalmologique Paris - Auteuil
Le Dr Julien Gozlan vous reçoit au Cabinet Ophtalmologique Paris - Auteuil pour un bilan complet de DMLA, avec OCT, OCT-angiographie et discussion détaillée des options de traitements intravitréens.
Prendre Rendez-vousPour aller plus loin
- Dégénérescence maculaire liée à l’âge (DMLA) : formes sèches et néovasculaires.
- Injections intravitréennes (IVT) : déroulement, efficacité et suivi.
- OCT maculaire : l’examen structurel complémentaire de l’OCT-angiographie.
- Injections intravitréennes (IVT) : principe, déroulement et suivi.